Bradicardia – Causas & Tratamentos
Revisão com definição dos tipos de bradicardia, suas causas e os tratamentos mais adequados.

A bradicardia em crianças ocorre por inúmeras causas e pode levar a consequências graves, com baixo débito cardíaco e parada cardiorrespiratória. Nesta revisão, falaremos sobre sua definição, as causas e os tratamentos. Continue lendo para relembrar e aprender, pois este conhecimento é de suma importância e pode ser necessário quando você menos esperar.
Bradicardia: Definição
A bradicardia é definida como uma frequência cardíaca (FC) abaixo do normal para a idade. Quanto menor a idade, maiores são os valores da FC.
O critério utilizado para definir a bradicardia, entretanto, varia com base na potencial gravidade do caso:
- FC < 60 batimentos por minuto (b.p.m): utilizada para casos graves que podem levar a comprometimento hemodinâmico e parada cardiorrespiratória (PCR) iminente [Pediatric Advanced Life Support – PALS 2017];
- FC abaixo do intervalo normal para a idade com o paciente em vigília: neste caso, utilizar as tabelas de referência para cada faixa etária [UptoDate atualização abril 2018]. Geralmente, o paciente é pouco sintomático ou assintomático.
Existem diversas tabelas de referência de FC consideradas normais segundo a idade.
| IDADE | FC EM VIGÍLIA (b.p.m) | FC EM SONO (b.p.m) |
| Neonatos | 100-205 | 90-160 |
| Bebê | 100-180 | 90-160 |
| 1ª infância | 98-140 | 80-120 |
| Pré-escolar | 80-120 | 65-100 |
| Escolar | 75-118 | 58-90 |
| Adolescente | 60-100 | 50-90 |
Adaptado do PALS 2017
| GRUPO DE IDADE | FREQUÊNCIA CARDÍACA |
| 0 a 3 meses | 143 (107-181); recém-nascidos a termo: 127 (90-164) |
| 3 a 6 meses | 140 (104-175) |
| 6 a 9 meses | 134 (98-168) |
| 9 a 12 meses | 128 (93-161) |
| 12 a 18 meses | 123 (88-156) |
| 18 a 24 anos | 116 (82-149) |
| 2 a 3 anos | 110 (76-142) |
| 3 a 4 anos | 104 (70-136) |
| 4 a 6 anos | 98 (65-131) |
| 6 a 8 anos | 91 (59-123) |
| 8 a 12 anos | 84 (52-115) |
| 12 a 15 anos | 78 (47-108) |
| 15 a 18 anos | 73 (43-104) |
Fisiologia da bradicardia
A frequência cardíaca é controlada pelo sistema de condução cardíaco e pelo sistema nervoso.
O sistema de condução cardíaco inicia e conduz o sinal elétrico que controla e coordena a contração atrial e ventricular. Esses sinais elétricos são refletidos no eletrocardiograma (ECG). Os componentes desse sistema são o nó sinoatrial (SA), nó atrioventricular (AV), feixe de His e fibras de Purkinje. O nó SA – marca-passo do coração – possui células especializadas que despolarizam espontaneamente, iniciando o impulso elétrico que se espalha para o nó AV e através dos átrios, resultando em contração atrial bilateral. No nó AV ocorre um pequeno retardo da transmissão do impulso e, após ele, o impulso é conduzido até o feixe de His. O feixe de His percorre a região do septo membranoso e divide-se, em seguida, nos ramos direito e esquerdo. Depois, o impulso se propaga pelas fibras de Purkinje com muita rapidez e diretamente para o músculo cardíaco. A condução elétrica rápida do impulso proporciona uma contração em massa do músculo cardíaco, e quase que simultânea dos ventrículos direito e esquerdo, permitindo um bombeamento coordenado do sangue [Cardiovascular Physiology 8th edition 2013 Lange].

Os sistemas nervosos simpático e parassimpático inervam o sistema de condução cardíaca. Aumento do tônus parassimpático, através do nervo vago, diminui a frequência de estimulação do nó sinoatrial e retarda a condução do nó AV, levando a uma diminuição da FC. Resposta vagal muito forte pode deprimir transitoriamente a despolarização do nó SA ou bloquear a transmissão através do nó AV (bloqueio AV completo). Já o aumento do tônus simpático aumenta a estimulação do nó SA, levando a um aumento da FC [Cardiovascular Physiology 8th edition 2013 Lange].
Classificação e Causas da bradicardia
A bradicardia pode ser classificada em primária ou secundária.
A primária ocorre por disfunção intrínseca ou lesão do sistema de condução do coração, que interfere na despolarização espontânea do marcapasso cardíaco ou retarda o sistema de condução.
A secundária é resultante de fatores extrínsecos que atuam no coração normal, afetando o marcapasso do nó SA ou o sistema de condução [UptoDate atualização abril 2018, Pediatric Advanced Life Support – PALS 2017] .
- Causas de bradicardia primária: cardiomiopatia, miocardite, lesão cirúrgica ou anormalidades congênitas do marcapasso ou do sistema de condução cardíaco.
- Causas de bradicardia secundária: hipóxia, aumento do tônus vagal, acidose, hipotensão, hipotermia, hipercalemia, trauma com hipertensão intracraniana, toxinas/drogas (organofosforados, carbamatos, opioides, succinilcolina, bloqueadores dos canais de cálcio, bloqueadores beta-adrenérgicos, digoxina, clonidina e outros agonistas alfa-adrenérgicos). Na criança, a maioria parte das bradicardias é de origem secundária e suas causas devem ser investigadas rapidamente.
Tipos de bradicardia
As características no eletrocardiograma (ECG) da bradicardia variam, conforme demonstra a Tabela abaixo.
| FC | lenta em relação ao valor normal para idade |
| Onda P | presente ou não |
| QRS | estreito ou largo(depende da origem do ritmo e/ou do local da lesão do sistema de condução) |
| Onda P e QRS | podem não estar relacionados (BAV total) |
Adaptado do PALS 2017
Bradicardia sinusal
Quando a frequência de despolarização do nó SA é menor do que o normal para idade, podendo ser assintomática.
Pode ocorrer em crianças saudáveis com baixa demanda metabólica (durante o sono) ou em atletas com bom condicionamento físico. Pode ocorrer, também, como resultado de hipóxia, acidose, hipotermia, medicação, hipotensão, entre outras causas. Quando ocorre como resultado de insuficiência respiratória (hipóxia) ou choque (hipotensão), pode indicar uma iminência de PCR.
Bloqueios atrioventriculares (BAV)
Os bloqueios cardíacos de 1º, 2º (tipo Iou II) ou 3º graus podem ocasionar bradicardia e têm origem primária ou secundária.
Relembrando:
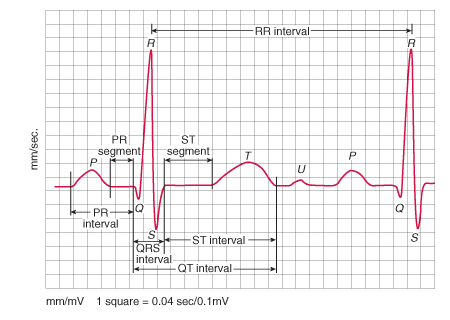
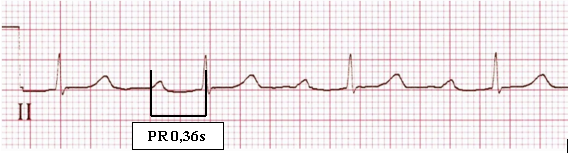
O intervalo PR é o período em que ocorre a ativação atrial e o retardo fisiológico na junção átrio-ventricular; sua duração é de 0,12s a 0,20s em adolescentes e adultos. O intervalo PR varia de acordo com a frequência cardíaca e a idade, existindo tabelas de normalidade [European Heart Journal].
BAV 1º grau
Intervalo P-R prolongado, mas todas as ondas P têm um QRS correspondente.
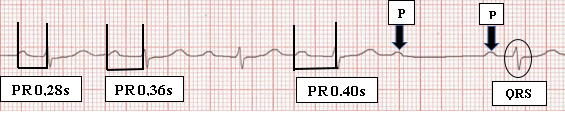
BAV 2º grau
Bloqueio de alguns impulsos atriais, mas não de todos; assim, algumas ondas P não têm QRS correspondente. Divide-se em 2 tipos:
- BAV 2º grau tipo Mobitz I (fenômeno de Wenckenbach): prolongamento progressivo do intervalo PR, até que uma onda P não apresente um QRS correspondente.
- BAV 2º grau tipo II: não há prolongamento do intervalo PR, mas algumas ondas P não apresentam QRS correspondente.
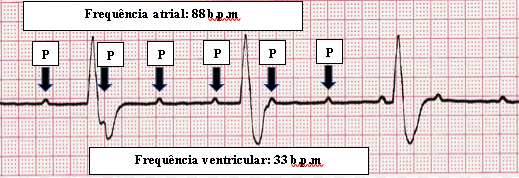
- BAV 3º grau (total): nenhum impulso atrial é conduzido ao ventrículo; o átrio e ventrículo se contraem de forma independente.
Manifestações Clínicas
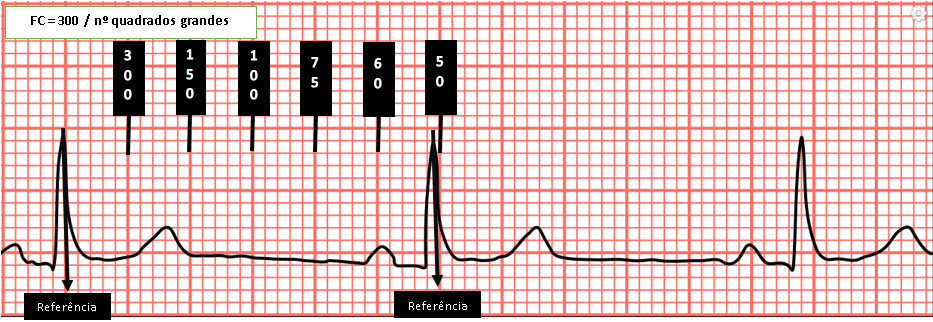
O cálculo do débito cardíaco (DC) é o produto do volume sistólico (VS) pela frequência cardíaca (FC). Assim, quanto menor a idade da criança, mais dependente será da FC, assim como será mais susceptível a apresentar baixo débito cardíaco.
DC = VS X FC
A grande diferenciação que se deve fazer inicialmente é a classificação em bradicardia sintomática grave e bradicardia leve.
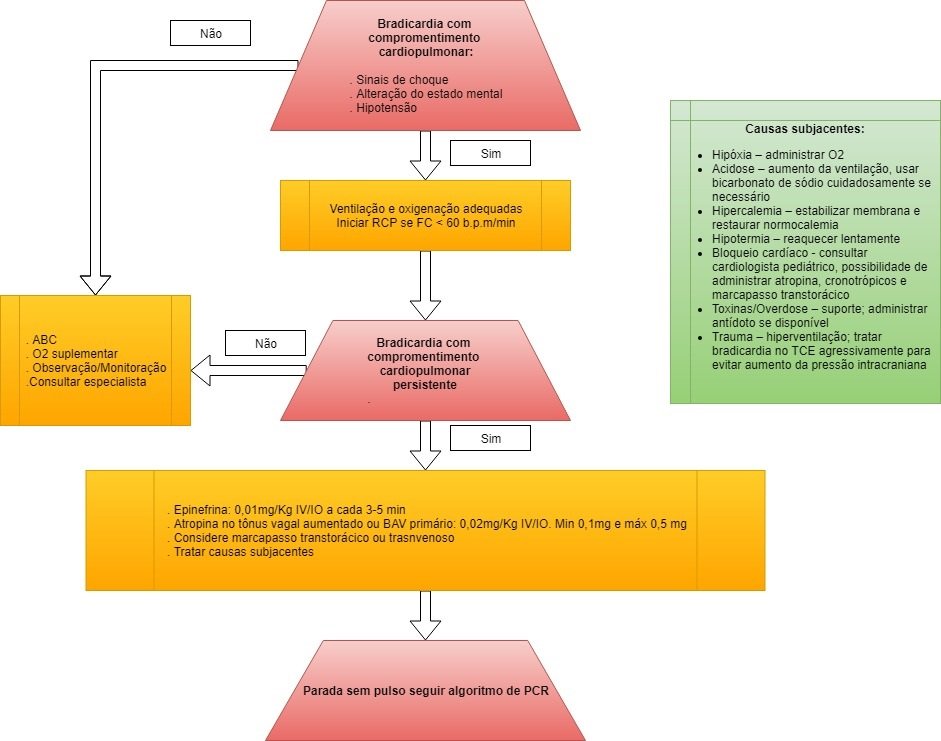
- Na bradicardia grave (sintomática), o débito cardíaco é insuficiente, levando a uma má perfusão sistêmica, com sinais de choque e/ou hipotensão e/ou alteração aguda do estado mental, podendo ocasionar uma parada cardiorrespiratória. A bradicardia grave necessita de intervenção imediata, devendo ser seguido o fluxograma do PALS. A principal causa de bradicardia grave com pulso é a hipoxemia; portanto, a primeira intervenção é garantir ventilação e oxigenação adequada, geralmente com bolsa válvula-máscara [Pediatric Advanced Life Support – PALS 2017, UptoDate atualização abril 2018]. Existem, também, as outras causas secundárias, como acidemia, hipercalemia, hipotermia, bloqueios cardíacos (primário ou secundário), toxinas/medicações e trauma. Mais raramente, a bradicardia grave pode ser causada por disfunção primária do nó sinoatrial e/ou atrioventricular (AV) [Pediatric Advanced Life Support – PALS 2017, UptoDate atualização abril 2018].
- Na bradicardia leve, os pacientes são geralmente assintomáticos. Os sintomas, quando presentes, diferem com base na idade do paciente e se há doença cardíaca subjacente. Bebês e crianças pequenas geralmente apresentam sintomas inespecíficos de má aceitação alimentar e letargia. Síncope e convulsão podem ocorrer se a perfusão cerebral for abruptamente reduzida devido a uma frequência cardíaca baixa [UptoDate atualização abril 2018]. Crianças e adolescentes podem apresentar fadiga, intolerância ao exercício, tontura e/ou síncope [UptoDate atualização abril 2018]. Os pacientes com doença cardíaca congênita subjacente mais comumente não apresentam sintomas; no entanto, este grupo é mais susceptível a ter bradicardia sintomática, pois tolera menos uma frequência cardíaca baixa devido à disfunção cardíaca subjacente [UptoDate atualização abril 2018].
A bradicardia é causada por disfunção intrínseca, por lesão do sistema de condução do coração ou por fatores extrínsecos que atuam no sistema de condução de um coração normal. Crianças que apresentam bradicardia com hipotensão e/ou alteração aguda do estado mental e/ou sinais de choque necessitam de atenção médica imediata
(Algoritmo PALS: Bradicardia com pulso e perfusão deficiente)
Avaliação da bradicardia
É necessária intervenção imediata nos casos de bradicardia mesmo que com pulso, porém com perfusão deficiente.
Nas crianças com bradicardia leve, não associada a sinais de comprometimento hemodinâmico, uma história abrangente e exame físico devem ser realizados, além de um eletrocardiograma (ECG). Alguns casos podem requerer outros testes.
História
[UptoDate atualização abril 2018]. :
- Possibilidade de intoxicação por organofosforados, carbamatos e agentes neurotóxicos;
- Exposição a medicamentos prescritos ou possível ingestão acidental:
- 1 – inibidores da acetilcolinesterase (fisiostigmina, neostigmina);
- 2 – colinérgicos (acetilcolina);
- 3 – analgésicos/sedativos/sedativos-hipnóticos (benzodiazepínicos, barbitúricos, dexmedetomidina, anestésico local, propofol e opioides);
- 4 – antimigranoso (alcalóides do ergot);
- 5 – corticoides;
- 6 – psicotrópicos (lítio);
- 7- medicações vasoativas/incluindo descongestionantes e vasoconstrictores tópicos (agonistas alfa-adrenérgicos – fenilefrina, nafazolina, oximetazolina, octreotide);
- 8 – cardiovascular
- 8.1 – agonistas alfa2 adrenérgico – clonidina, metildopa;
- 8.2 – antiarrítmicos – amiodarona, adenosina, lidocaína;
- 8.3 – beta-bloqueadores;
- 8.4 – bloqueadores dos canais de cálcio – diidropiridina.
- História familiar de síncope ou morte súbita cardíaca;
- História da doença cardíaca;
- Episódios passados de síncope, tontura e / ou convulsões inexplicadas.
Exame físico
[UptoDate atualização abril 2018]:
- Ritmo cardíaco: batimento cardíaco irregular que aparece após uma pausa em um ritmo regular sugere a possibilidade de disfunção do nó sinoatrial ou bloqueio atrioventricular (AV) de segundo grau.
- Presença de sopro cardíaco ou galope sugere doença cardíaca congênita subjacente ou outra patologia cardíaca.
Testes cardíacos
[UptoDate atualização abril 2018]:
- Eletrocardiograma (ECG);
- Monitoramento de ECG ambulatorial (Holter);
- Ecocardiograma – nas suspeitas de anormalidades estruturais e para avaliar a função;
- Teste de esforço físico – usado para determinar a resposta da frequência cardíaca à atividade física (competência cronotrópica), útil na diferenciação de condução cardíaca anormal (falha na resposta) e da hipervagotonia (resposta positiva). A incompetência cronotrópica (a incapacidade de responder adequadamente ao estresse) pode ser uma indicação para a colocação de marcapasso permanente;
- Teste de eletrofisiologia invasiva – útil nos casos de mecanismo da arritmia incerto ou se os sintomas sugerirem a presença de uma arritmia potencialmente fatal.
Tratamento da bradicardia
Bradicardia com pulso e perfusão deficiente – intervenção imediata
As diretrizes da American Heart Association (AHA) para o manejo agudo da bradicardia com má perfusão incluem as seguintes etapas [Pediatric Advanced Life Support – PALS 2017]:
- Avaliar as vias aéreas e o sistema circulatório. Proporcionar o manejo das vias aéreas, oxigenação e ventilação, conforme necessário. Iniciar compressões torácicas para frequência cardíaca menor que 60 batimentos por minuto com má perfusão, apesar da ventilação e oxigenação adequadas;
- Identificar e tratar as possíveis causas reversíveis de bradicardia refratária: hipoxemia, hipotermia, traumatismo craniano, toxinas e hipervagotonia;
- Administrar epinefrina na dose de 0,01 mg / kg (concentração 1: 10.000; 0,1 mL / kg) por via intravenosa (IV) ou intra-óssea (IO). A dose pode ser repetida a cada três a cinco minutos. A dose única máxima é de 1 mg. Nos pacientes sem acesso IV ou IO, pode ser administrada através do tubo endotraqueal, mas a dose é maior, de 0,1 mg / kg (concentração 1: 1000; 0,1 mL / kg);
- Administrar atropina na dose de 0,02 mg / kg (dose mínima de 0,1 mg). A dose pode ser repetida uma vez. A atropina pode ser administrada antes da epinefrina em casos de suspeita de bradicardia decorrente de bloqueio atrioventricular (AV) ou aumento do tônus vagal;
- Considere a estimulação cardíaca (marcapasso), particularmente se um defeito de condução for detectado ou suspeitado. Este procedimento requer pessoal treinado e equipamentos.
Comentário do autor
No Brasil, a grande maioria dos serviços de Emergência e UTIs não contam com marcapasso externo disponível. Todavia, a maioria dos cardioversores/desfibriladores já disponíveis nesses serviços tem a função “marcapasso”; assim, há apenas a necessidade de compra das pás autoadesivas para que estes equipamentos possam ser utilizados nesta função.
Apesar do BAV ser uma entidade rara, o marcapasso externo é preconizado como material necessário pela American Heart Association.
Adaptado PALS 2017
Bradicardia sintomática crônica
A bradicardia sintomática crônica é indicação de implante de marcapasso. A terapia medicamentosa crônica para bradicardia sintomática geralmente não é eficaz devido à resposta variável ao longo do tempo, além dos efeitos colaterais inaceitáveis dos medicamentos. Avaliação por Cardiologista Pediátrico é altamente recomendada.
As recomendações do American College of Cardiology (ACC), da AHA e da Heart Rhythm Society (HRS) indicam a colocação de um marcapasso permanente nas seguintes situações [UptoDate atualização abril 2018]:
- BAV 3º grau e BAV 2º grau avançado associado a bradicardia sintomática, disfunção ventricular ou baixo débito cardíaco;
- Disfunção do nó sinoatrial com sintomatologia durante a bradicardia para idade e atividade
Bradicardia leve


Está gostando desse texto?
Cadastre-se gratuitamente no PortalPed para ler o restante da matéria!