Série Intubação Orotraqueal — Via Aérea Difícil, o que Fazer?
Quais são os melhores caminhos a serem tomados quando não é possível intubar o paciente?
Veja também
Série Intubação Orotraqueal — A Sequência Rápida de Intubação
Novamente ressalto que não discutirei neste texto a indicação clínica de intubação. Estou pressupondo que a indicação já foi pensada e as medidas para que o procedimento seja realizado já foram tomadas. Considero também que, na maioria das vezes, a intubação orotraqueal está se dando por um motivo clínico, numa criança gravemente enferma, o que exige que tenhamos um “plano B” já elaborado e pronto para ser executado. Entretanto, algumas dessas opções são também viáveis para pacientes que seriam submetidos eletivamente à intubação, para realização de um procedimento, por exemplo.
Didaticamente, dividirei meu raciocínio em três blocos:
- Intubo e não ventilo
- Não intubo, mas ventilo
- Não intubo e não ventilo
Intubo e não ventilo
Após o término da laringoscopia e colocação do tubo orotraqueal, a não expansão do tórax e a não estabilização da oximetria criam uma angústia em toda a equipe. Nesses casos, a primeira observação que eu coloco é a importância do capnógrafo/capnômetro. A presença de gás carbônico expirado comprova que o tubo está na via aérea. Caso o equipamento esteja funcionando corretamente e o gás carbônico não seja detectado, o tubo está mal locado, muito provavelmente esofágico.
A princípio, esse tubo deve ser retirado, a criança deve ser ventilada com bolsa-válvula-máscara (BVM) e oxigenada até nova estabilização, para então ser realizada nova laringoscopia. Entretanto, faço uma ressalva: caso a criança em questão apresente uma via aérea difícil, manter esse tubo que está locado no esôfago pode ser útil na próxima laringoscopia, demarcando a via digestiva e facilitando a localização da via aérea.
Veja também
Caso o capnógrafo não esteja disponível e não ocorra a estabilização após a intubação, devemos realizar cuidadosamente a inspeção e ausculta do tórax, além da avaliação radiográfica. Entretanto, sem a estabilização, deve-se considerar o uso de relaxante muscular, pois não é incomum a rigidez de caixa torácica, muitas vezes limitando o volume corrente ofertado. Lembre-se, sempre, de checar também o correto funcionamento do equipamento, seja a bolsa autoinflável, seja o ventilador mecânico.
Mais uma situação é a intubação seletiva. O tubo orotraqueal normalmente apresenta uma marca negra em sua extremidade distal, devendo essa marca ser posicionada na altura das cordas vocais. Outra dica é utilizar a regra de “3 vezes o tamanho do tubo ideal” como o valor aproximado de posicionamento da cânula no lábio superior — ou seja, um tubo número 5 deve, aproximadamente, ser posicionado no número 15 no lábio superior. Além dessas dicas, a inspeção e ausculta estarão assimétricas, denotando o posicionamento inadequado da cânula, que deve ser, então, reposicionada.
Outras situações relacionam-se à ocorrência de complicações, em especial do pneumotórax. Mais uma vez, a clínica de assimetria é evidente e a ocorrência de sinais de choque pode progressivamente ocorrer, transformando o pneumotórax em pneumotórax hipertensivo, que é ameaçador da vida e deve ser resolvido imediatamente.
Não intubo, mas ventilo
Situação muito comum, que pode ser causada por inúmeras causas. Destaco:
- Posicionamento inadequado: lembro da desproporção cabeça-tronco da criança. A retificação da via aérea com a utilização de um coxim auxilia muito na correta visualização da via aérea. O coxim deve ser posicionado de maneira que a criança adquira a posição “de cheirar”, com o meato acústico externo na altura do ombro. Para tanto, em bebês, o coxim deve estar subescapular, e em criança na idade escolar, suboccipital. Se não conseguir intubar, interrompa o procedimento, oxigene/ventile a criança e cheque se o posicionamento está adequado.
- Sedação inadequada: considere se o nível de sedação para o procedimento está adequado. Uma criança inadequadamente sedada e em especial tossindo ou apresentando espasmo de cordas vocais dificulta bastante a intubação.
- Presença de secreções: especialmente quando lidamos com a criança portadora de doença neurológica grave, ou a criança com quadro respiratório agudo, não é incomum a presença de grande quantidade de secreção em região glótica/supraglótica. Aspire adequadamente as secreções para melhor visualização da via aérea e considere novo ciclo de oxigenação/ventilação, para atingir novo patamar de estabilidade antes da nova laringoscopia.
- Equipamento: tenha certeza de que a luz do laringoscópio está adequada, assim como o tamanho da lâmina. Considere a troca de lâmina reta por curva, ou vice-versa, lembrando-se de adequar a técnica de laringoscopia conforme a escolha da lâmina.
Caso a ventilação com BVM esteja eficaz e tal patamar de estabilidade seja atingido — e se você já tiver corrigido todos esses aspectos (e outros particulares de cada situação) —, considere solicitar o auxílio de outro profissional, normalmente o anestesista ou o intensivista, caso estejam disponíveis no seu serviço. Mantenha a ventilação manual, com a criança monitorizada e observada continuamente.
Não intubo e não ventilo
Essa é a situação mais tensa. Infelizmente, ela não é tão rara quanto gostaríamos que fosse. E, por conta disso, é que precisamos ter sempre um “plano B”, e é sobre nesse plano que eu gostaria de me deter.
Reversão da sedação/curarização
Naqueles casos em que a ajuda vai demorar a chegar ou há falha grave no equipamento, às vezes trazer a criança para a situação de base antes do início do procedimento talvez seja a única alternativa. Definitivamente não é a melhor opção, mas você deve saber que ela existe e como fazê-la.
O benzodiazepínico pode ter seu efeito depressor revertido com o uso de flumazenil. A droga deve ser administrada em bôlus, na dose de 0,01–0,02 mg/kg, até o máximo de 0,2 mg por dose, podendo ser repetida até a reversão do efeito do diazepínico ou até 1 mg (5 doses). Devemos prestar atenção, pois normalmente a meia-vida do sedativo é superior à do flumazenil e nova depressão respiratória/neurológica não é incomum.
O opioide pode ser revertido com naloxone. Existem diversas doses em literatura e diversos esquemas propostos. Eu prefiro recomendar o que a Lexicomp® nos diz: 0,5 mL (0,2 mg) para qualquer idade e peso, repetindo até que o efeito desejado seja atingido. Em nossa calculadora de drogas de emergência, também sugerimos a dose por peso de 0,1 mg/kg, até a dose máxima de 2 mg. Lembro que essa dose é para reversão total do opioide e o que queremos, normalmente, é apenas reverter a depressão respiratória, motivo pelo qual prefiro o primeiro esquema.
Drogas como a cetamina e o propofol, também sugeridas como sedação no texto anterior, normalmente não causam depressão respiratória significativa, não necessitando de qualquer reversão, além do fato de que a meia-vida do propofol é ultracurta.
A reversão do bloqueio neuromuscular normalmente pode ser realizada de duas maneiras. Caso a droga utilizada tenha sido o rocurônio ou o vecurônio, podemos usar o sugamadex. A dose sugerida é de 16 mg/kg para reversão imediata. Doses menores, ao redor de 4 mg/kg, também são eficazes, porém podem levar até 2 minutos para reverter totalmente o bloqueio. A desvantagem é o custo da medicação, que é muito elevado. Outra maneira de reverter o bloqueio neuromuscular é o uso de colinérgicos como a neostigmina ou fisostigmina, obrigatoriamente associadas à atropina (para reverter a bradicardia e hipersecreção causadas pelo colinérgico). A dose de neostigmina é de 0,03 a 0,07 mg/kg, até o máximo de 5 mg. A fisiostigmina está em desuso, mas a dose sugerida é de 0,5 mg, podendo ser repetida caso o efeito não tenha sido atingido (máximo de 5 mg). Ressalto, entretanto, que a reversão da curarização após a administração imediata de dose alta de curare não despolarizante é pouco provável, pois ele atua por competição na fenda sináptica. Caso a concentração do bloqueador esteja alta, esse método provavelmente falhará. A dose da atropina é a habitual, de 0,01 a 0,02 mg/kg.
Quando o bloqueador utilizado for a succinilcolina (despolarizante), a reversão não precisará ser feita, pois seu efeito é fugaz e seu bloqueio terminará dentro de no máximo 3 minutos.
Dispositivos especiais para realizar intubação
Existem dispositivos que podem nos auxiliar a realizar a intubação quando a visualização da via aérea é difícil. Destaco:
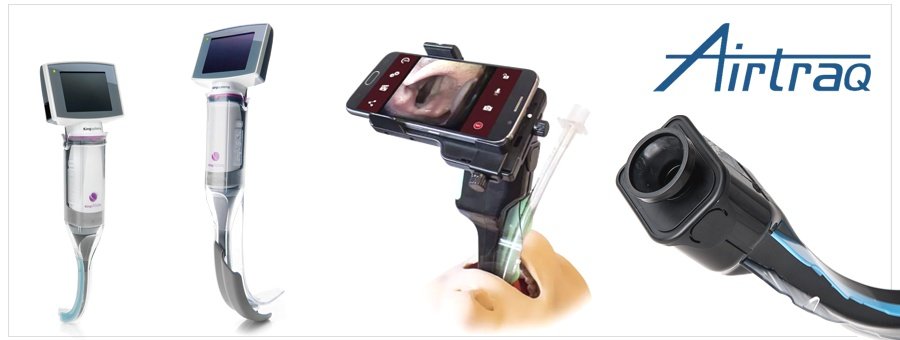
Airtraq/King Vision
É um equipamento que tem uma curvatura definida, disponível em diversos tamanhos, com uma ótica ou um pequeno monitor de LCD, uma iluminação adequada e um trilho para introdução e passagem do tubo. Está disponível para venda no Brasil e não é tão caro quanto imaginamos.
Fibroscópio
Seu manuseio requer treinamento. Entretanto, ele pode ser usado como guia para o tubo. Sua flexibilidade permite que localizemos adequadamente a via aérea e possamos introduzir o tubo por sobre o fibroscópio sem dificuldades.
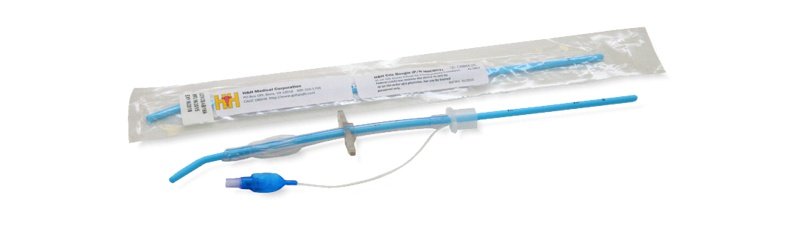
Bougie
É um introdutor, um fio-guia semiflexível, que auxilia na introdução do tubo. Deve-se fazer a laringoscopia, locar o bougie na via aérea e, depois, correr o tubo por sobre ele até o correto posicionamento.
Dispositivos supraglóticos
Máscara laríngea
Todos os serviços deveriam ter um conjunto de máscaras laríngeas. Sou especialmente fã delas. É um dispositivo supraglótico que não necessita de laringoscopia para introdução. Por ser supraglótico, tem contraindicações, como estômago cheio, traumatismo craniocervical grave, laringite e malformação laringotraqueal. Sua ponta fica localizada no esôfago, o balão insuflado veda e isola a região supraglótica enquanto a ventilação é proporcionada nesse local. É um dispositivo para utilização temporária, até que a via aérea definitiva seja providenciada.
Todos os serviços de saúde deveriam ter um conjunto de máscaras laríngeas

Tubo laríngeo
Semelhante à mascara laríngea, pois fornece a ventilação na região supraglótica. Utiliza-se do princípio de que a introdução às cegas de dispositivo de ventilação, sem a realização de laringoscopia e exposição da via aérea por posicionamento da epiglote, leva naturalmente o dispositivo para o esôfago. Apresenta 2 “cuffs” (balonetes): um que vedará o esôfago e um que vedará e isolará a região supraglótica, proporcionando a ventilação temporariamente. Tem contraindicações semelhantes às da máscara laríngea.

Técnicas alternativas de intubação
São descritas, ainda, outras duas técnicas de risco elevado que podem ser tentadas, porém sua indicação deve ser profundamente analisada frente aos riscos dos demais procedimentos.
O primeiro é a intubação retrógrada. Pode-se puncionar a membrana cricotireoidea (entre as cartilagens cricoide e tireoidea) com uma agulha com o bisel voltado para cima e introduzir pela agulha um fio guia, por exemplo de um cateter venoso 4 ou 5 Fr, até que esse fio guia possa ser visualizado na cavidade oral. Procede-se, então, uma laringoscopia e utiliza-se tal fio como um guia para localizar a entrada da via aérea. Lembro que essa técnica é diferente da do bougie, pois o fio guia do cateter venoso não apresenta rigidez suficiente para progressão do tubo. Ele apenas serve como indicador de onde está a entrada da via aérea.
Veja também
O formato da via aérea pediátrica e a relação com o uso de tubo traqueal com cuff
A segunda técnica é a intubação às cegas. Coloca-se um tubo às cegas pela cavidade oral. Esse tubo irá para o trato digestivo. Depois, realiza-se hiperextensão da cabeça e introduz-se um segundo tubo. A epiglote ainda será uma barreira importante, porém, em uma pequena porcentagem dos casos, a locação desse tubo pode ser conseguida com sucesso.
Via aérea invasiva/cirúrgica


Está gostando desse texto?
Cadastre-se gratuitamente no PortalPed para ler o restante da matéria!