Miliária: uma revisão completa
Doença dermatológica comum na infância, a miliária possui subtipos e métodos diferentes de tratamento. Saiba mais sobre ela em nossa revisão especial.
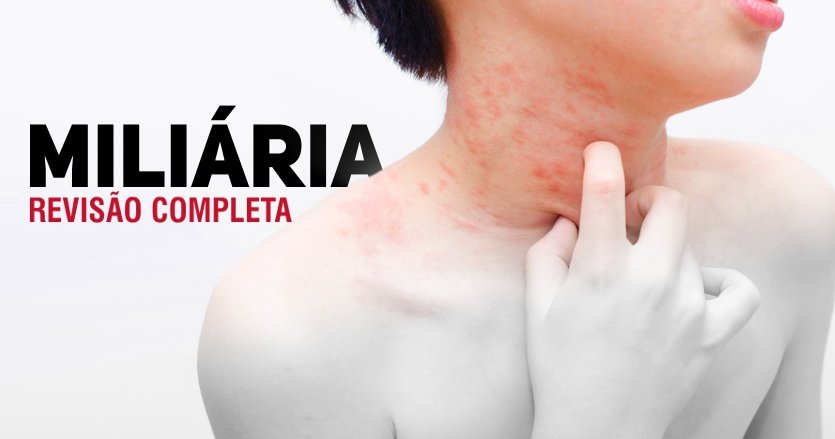
Saiba mais sobre a doença em nossa revisão sobre o tema.
Miliária: Aspectos Gerais
A miliária é um distúrbio cutâneo frequente e transitório, causada pelo bloqueio à saída do suor de dentro do ducto sudoríparo écrino (que ocorre naturalmente em condições de aumento de calor e umidade). Nos casos de miliária, há vazamento de suor para a epiderme ou derme. Dependendo do nível em que o ducto está obstruído, podemos encontrar três tipos de manifestações clínicas:
Epidemiologia da miliária
A miliária é uma condição muito comum e ocorre principalmente na faixa etária pediátrica, com destaque para os lactentes e pessoas que se mudaram para regiões com clima úmido e quente, ou ainda algumas profissões em que há um aumento da exposição ao calor [2].
A miliária cristalina ocorre mais frequentemente em recém-nascidos e lactentes, principalmente em indivíduos com quadros febris.
A miliária rubra também é mais comum em lactentes, mas ocorre também com certa frequência em adultos que se mudam para locais de clima quente. Cerca de 30% das pessoas expostas a tais condições desenvolverão a doença [2].
A miliária profunda é uma condição mais rara, acometendo, mais frequentemente, a idade adulta [2]. Aparentemente não existe predileção por raça, apesar de alguns estudos mostrarem que os asiáticos — que produzem menos suor do que os brancos — serem menos propensos a desenvolver miliária rubra [2]. Ambos os sexos são acometidos na mesma proporção [1,2].
Sinonímia
A miliária tem diversos sinônimos, sendo os mais conhecidos: brotoeja, dermatite do calor e sudamina [1].
Fisiologia da miliária
Possuímos no corpo dois tipos de glândulas sudoríparas: écrinas e apócrinas.
As glândulas écrinas, em maior quantidade no corpo, estão presentes em quase todas as partes da pele e são responsáveis pela regulação da temperatura corporal através do suor (quando o corpo perde energia térmica). Elas funcionam desde o nascimento, sendo encontradas em maior quantidade na pele das palmas das mãos, plantas dos pés e fronte. Elas se localizam na derme profunda e o suor, para ser expelido, precisa passar pelo ducto excretor que percorre derme, epiderme e termina nos poros da superfície da pele.
O suor produzido pelas glândulas écrinas é composto principalmente de água, ureia, íons, aminoácidos, amônia, ácido láctico e glicose.
Já as glândulas apócrinas estão no tecido subcutâneo, terminando nos folículos pilosos, e só iniciam sua produção de suor na adolescência. Elas estão presentes, predominantemente, nas axilas, aréolas das mamas e nas áreas do rosto em que nasce barba. O suor produzido por elas é composto por água, íons, amônia, aminoácidos, proteínas, lipídios, ureia, ácido láctico e glicose, tendo consistência um pouco viscosa e tendo cheiro característico [4] https://libido-portugal.com/viagra-generico-portugal/.
Fisiopatologia da miliária
Pessoas suscetíveis, incluindo crianças, possuem glândulas écrinas relativamente imaturas, o que predispõe a obstrução do ducto [2]. A obstrução e/ou inflamação do ducto sudoríparo écrino é a causa de todos os tipos de miliária [1]. A simples hiperidratação do estrato córneo causará um edema que já é suficiente para causar o bloqueio transitório do ducto glandular. A presença de células da pele e outros detritos também pode bloquear o ducto, predispondo a miliária [1]. Se o envolvimento for mais profundo do ducto e da glândula, pode causar inflamação e ruptura.
A obstrução e/ou inflamação do ducto sudoríparo écrino é a causa de todos os tipos de miliária.
Após a obstrução do ducto, a depender do nível em que isso ocorreu, encontramos formas clínicas distintas da doença (e que podem coexistir). Na miliária cristalina, ocorre extravasamento no extrato córneo ou logo abaixo, ocasionando pouca inflamação. As lesões são geralmente assintomáticas. Na miliária rubra, o extravasamento de suor ocorre para as camadas subcorneanas, produzindo vesículas espongióticas e um infiltrado celular inflamatório periductal crônico na derme papilar e na epiderme inferior. Na miliária profunda há o extravasamento do suor para a derme papilar, gerando um infiltrado linfocitário periductal substancial e espongiose do ducto intraepidérmico [2].
Outros fatores que causam transpiração podem levar à miliária em bebês, crianças e adultos. Dentre as causas, destacam-se:
- Ambientes quente e úmidos;
- Atividade física extenuante;
- Oclusão da pele — roupas não porosas, bandagens e até mesmo a utilização de cremes ou talco;
- Doença febril.
Sabe-se que bactérias da flora normal da pele, como Staphylococcus epidermidis e Staphylococcus aureus, parecem desempenhar um papel na patogênese da miliária, possivelmente por meio da formação de biofilmes. Pacientes com miliária possuem três vezes mais bactérias por unidade de área de pele que os controles saudáveis. Assim, agentes antimicrobianos foram eficazes na supressão da miliária induzida experimentalmente [1,2].
Alguns outros fatores foram descritos como sendo associados ao aparecimento da miliária.
Entre os medicamentos, a isotretinoína e doxorrubicina predispõe ao aparecimento de miliária cristalina. A sudorese está sob o controle do sistema autônomo simpático, mas o neurotransmissor pós-sináptico é a acetilcolina. O suor é inibido por agentes anticolinérgicos e estimulado por drogas colinérgicas. Assim, pacientes tratados com drogas alfa-simpatomiméticas, como a clonidina, e pacientes tratados com opiáceos, betabloqueadores, atropina, betanecol, entre outros que influenciam os sistemas simpáticos ou colinérgicos, têm incidência aumentada de miliária.
Doenças que envolvem a epiderme, como síndrome da pele escaldada e síndrome de Stevens-Johnson, predispõe a miliária cristalina.
Distúrbios associados com o aumento do sal no suor: a miliária cristalina ocorre em pacientes com hipernatremia, devido à desidratação direta do corneócito pelo excesso de sódio. Miliária rubra tem sido relatada no pseudo-hiperaldosteronismo tipo I, doença em que se observou uma concentração aumentada de sal no suor.
A exposição à radiação ultravioleta ou ionizante pode levar a alteração do ducto e tem sido associada à miliária cristalina. A radioterapia também foi relatada como precipitante de miliária.
A maceração da pele foi associada ao aparecimento de miliária rubra.
Algumas doenças genéticas como Síndrome de Morvan (doença autossômica recessiva rara, caracterizada por hiperidrose, dor, neuromiotonia, perda de peso, insônia e alucinações) e Pseudo-hiperaldosteronismo tipo I (doença rara em que ocorre perda de sal pela resistência à aldosterona, ocorre hiponatremia, hipercalemia e acidose metabólica, além de sintomas cutâneos como: miliária rubra, foliculite e dermatite atópica) [1].
Manifestações Clínicas da miliária
As características clínicas dependem do tipo de miliária, como veremos a seguir.
Miliária cristalina

A miliária cristalina, que como vimos é resultante do bloqueio superficial do ducto sudoríparo (dentro do estrato córneo), é caracterizada por vesículas superficiais e claras, de 1 a 2 mm de diâmetro, que se assemelham a gotículas de água e que podem coalescer. As vesículas se rompem facilmente e não causam uma resposta inflamatória significativa. Assim, não há eritema circundante.
As vesículas têm distribuição ampla, sendo mais comum o envolvimento da cabeça, do pescoço e tronco superior nos neonatos e do tronco de adultos. Os pacientes são geralmente assintomáticos.
As lesões surgem de dias a semanas de exposição ambiental e resolvem-se dentro de horas a dias, com descamação superficial. Podem existir casos congênitos [1,2].
Miliária rubra e pustulosa
Na miliária rubra, resultante do bloqueio do ducto (mais frequentemente) dentro da epiderme ou (mais raramente) na derme, o extravasamento do suor causa inflamação no tecido periductal. A lesão é caracterizada por pápulas eritematosas de 2 a 4 mm, podendo ser papulovesiculares ou pustulosas. O eritema de fundo é frequentemente observado. A distribuição é não folicular, e as vesículas não se tornam confluentes.
Nas crianças, as lesões ocorrem no pescoço na virilha e axilas. Já nos adultos, as lesões ocorrem onde há atrito: pescoço, couro cabeludo, parte superior do tronco e área flexoras [1,2].
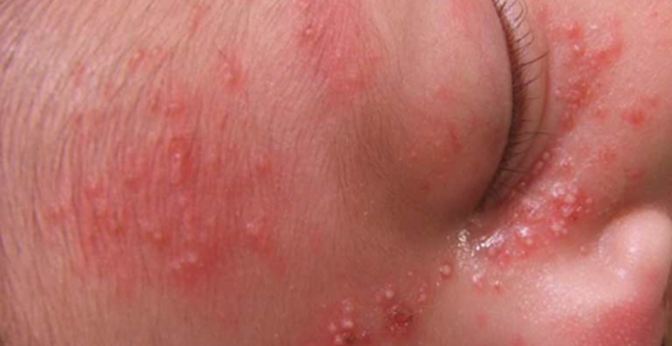
Quando aparecem pústulas, a miliária rubra é chamada de miliária pustulosa e bactérias, particularmente estafilococos, podem estar presentes [1]. A miliária rubra é tipicamente associada a prurido ou ardor, que é agravado pela transpiração. A anidrose pode ocorrer nas áreas afetadas. A miliária rubra pode se tornar superinfectada, geralmente com estafilococos, resultando em impetigo ou múltiplos abscessos [1].
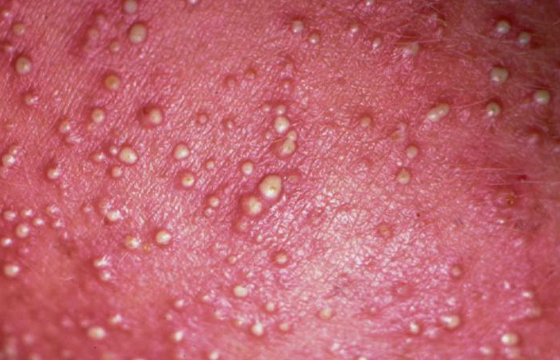
Miliária profunda

A miliária profunda, resultante do bloqueio profundo do ducto sudoríparo na junção dermo-epidérmica, ocorre frequentemente após episódios repetidos de miliária rubra. O extravasamento de suor para os tecidos adjacentes resulta em pápulas firmes, coloração variando de eritematosas à cor da pele, de 1 a 4 mm de diâmetro. As pápulas são não foliculares.
Mais frequente em adultos, ocorre no tronco, mas também pode ser vista nas extremidades. Como o suor está obstruído profundamente na pele, as áreas afetadas mostram pouca ou nenhuma transpiração. A erupção é tipicamente assintomática [1,2].
Quando a miliária rubra ou miliária profunda é grave ou recorrente, as glândulas sudoríparas podem funcionar temporariamente ou ser completamente destruídas, podendo resultar em anidrose nas áreas afetadas e hiperidrose compensatória nas áreas não afetadas, particularmente na face, axilas e áreas inguinais. Isso também é capaz de levar à termorregulação ineficiente, podendo ser acompanhada por hipertermia, exaustão por calor, fraqueza, mal-estar, dispneia, taquicardia e colapso cardiovascular [1].
Diagnóstico da miliária
O diagnóstico é frequentemente baseado nos achados clínicos. A doença acomete geralmente lactentes jovens ou paciente com fatores de risco para o desenvolvimento da doença.
Para o diagnóstico da miliária cristalina, devemos encontrar múltiplas vesículas claras superficiais, sem inflamação associada. Já na miliária rubra, veremos pápulas, leões papulovesiculares ou pústulas com base eritematosa. As lesões não devem ser foliculares, uma característica que ajuda a distinguir esse distúrbio da foliculite. As pápulas da miliária profunda também devem ser não foliculares [1].
Em casos graves ou recorrentes em que o diagnóstico gere dúvida, pode ser realizada biópsia [1,2,5].
Em casos de dúvida, outros exames devem ser solicitados para eliminar doenças com apresentação clínica semelhante do diagnóstico, como ilustram os exemplos a seguir:
- a miliária cristalina pode ser confundida com herpes simples congênita, varicela, sífilis, candidíase ou síndrome da pele escaldada estafilocócica. Os achados citológicos no fluido da bolha devem excluir essas condições. Os métodos citológicos podem envolver preparação de Tzanck (avalia se há infecção herpética, mas diferencia Herpes simples de Zoster), anticorpo fluorescente direto, cultura viral ou reação de cadeia de polimerase viral identifica herpes e distinguem Zoster de herpes simples; coloração de Gram e cultura bacteriana (auxilia no diagnóstico diferencial de doença bacteriana), cultura fúngica (auxilia no diagnóstico de candidíase), preparação de hidróxido de potássio (ajuda no diagnóstico de candidíase) [2,5].
- a miliária rubra pode ser confundida com eritema tóxico neonatal, acne infantil ou foliculite. Pústulas do eritema tóxico são caracteristicamente preenchidas com eosinófilos. Acne infantil tipicamente envolve o rosto e tem uma distribuição folicular. Miliária pode envolver o rosto, assim como o tronco e as axilas. A foliculite superficial, como o próprio nome sugere, é folicular, ao contrário da miliária [2].
Diagnóstico Diferencial
Vária doenças podem ter apresentação semelhante à miliária. Dentre elas, destacam-se:
- Doença de Fox-Fordyce (miliária apócrina);
- Infecções virais (vírus herpes simples ou varicela);
- Infecções fúngicas;
- Foliculite;
- Acne;
- Exantemas virais;
- Eritema tóxico neonatal;
- Erupções medicamentosas;
- Melanose pustular neonatal transitória;
- Picada de artrópodes;
- Linfocitoma cutis tipo miliária, entre outras [1,5].
Tratamento da miliária
A grande maioria dos casos de miliária é benigna e se resolve sem maiores complicações (a depender do subtipo). A miliária cristalina é autolimitada e assintomática. A miliária rubra tende a se resolver com a remoção da causa (aclimatação, recuperação da doença, remoção de roupas oclusivas), mas pode ocorrer novamente. Episódios recorrentes podem resultar em miliária profunda e anidrose. Grande parte dos casos de miliária profunda resolve-se sem tratamento, mas pode ocorrer dano duradouro à glândula sudorípara, resultando em grandes áreas de anidrose, hiperidrose compensatória e morbidades relacionadas ao calor [1].
Medidas Gerais de Tratamento
- Trabalhar junto ao paciente e familiares a fim de minimizar a exposição a fatores que possam estimular ou exacerbar a miliária.
- Adoção de medidas para minimizar sudorese e a obstrução dos ductos: deixar o paciente em ambiente mais fresco; usar roupas respiráveis (como algodão) que não ocluam a pele; remover ataduras oclusivas na área afetada e usar outras mais porosas, se necessário; utilizar antipirético para tratar a febre [1].
- A atividade física leva à sudorese, o que exacerba muito a miliária. Portanto, os pacientes devem ser aconselhados a limitar sua atividade, especialmente em clima quente, até que a miliária termine. No caso da miliária profunda, há aumento do risco de exaustão pelo calor durante o esforço em clima quente, porque sua capacidade de dissipar o calor por meio da evaporação do suor é prejudicada [2].
- A esfoliação suave diária com um pano áspero durante o banho pode auxiliar a melhorar a miliária, removendo detritos (por exemplo, corneócitos, sebo etc.) que podem ocluir o ducto da glândula sudorípara écrina [1].
- O uso de sabão em pacientes com miliária rubra é controverso, devido ao potencial de induzir irritação adicional na pele. O UpToDate recomenda utilizar sabão, desde que não seja combinado com lavagem agressiva.
- As recorrências da miliária rubra devem ser minimizadas para reduzir o risco de desenvolvimento de miliária profunda, pois esta, embora assintomática, muitas vezes leva a áreas de anidrose transitória ou permanente [1].


Está gostando desse texto?
Cadastre-se gratuitamente no PortalPed para ler o restante da matéria!
