OtorrinolaringologiaPediatria GeralUrgência & Emergência
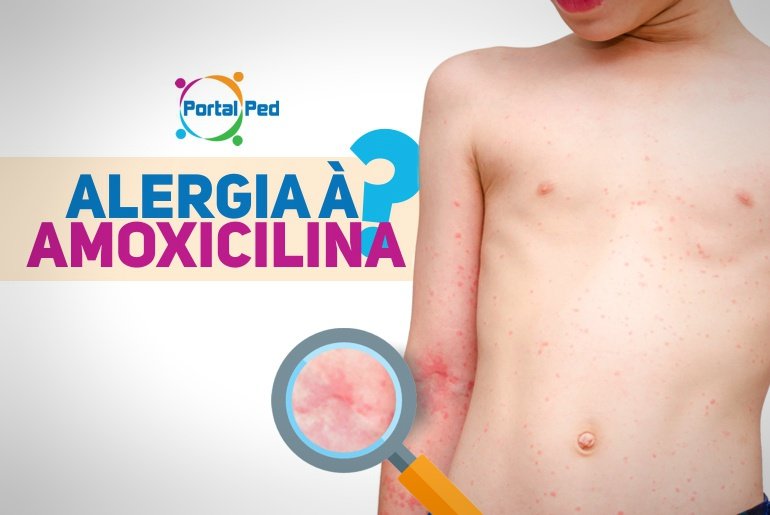
Qual Antibiótico Escolher para o Tratamento da Otite Média Aguda?
Revisamos os dados mais recentes sobre eficácia dos antibióticos no tratamento da otite média aguda. Quais utilizar imediatamente - e quais escolher em caso de falha do tratamento inicial?

- Originalmente publicado em 10/04/2017. Atualizado em 06/11/2018 com nova formatação e dados adicionais sobre os estudos anteriormente citados. Atualizado em 07/12/2018 com alterações de links e formatação.


Está gostando desse texto?
Cadastre-se gratuitamente no PortalPed para ler o restante da matéria!