Diarreia Persistente: um Desafio para o Pediatra

A diarreia persistente pode ser um desafio para o pediatra, mas precisa ser tratada o quanto antes. Revisamos aqui estudos sobre a etiologia. o manejo e o tratamento da DP.
Segundo a Organização Mundial de Saúde, a diarreia persistente (DP) é definida como um episódio diarreico de causa presumivelmente infecciosa, que se inicia como um processo agudo e se prolonga, de forma não usual, por um período igual ou superior a 14 dias.
O ponto de corte de 14 dias de duração se justifica pelas taxas de mortalidade por diarreia, que sobem de 0,8% quando a diarreia dura até 14 dias para 14% quando a duração ultrapassa os 14 dias. Estima-se que 3 a 20% dos episódios de diarreia aguda em crianças menores de 5 anos tornam-se persistentes. Dados brasileiros mostram que, das mortes provocadas por diarreia, 36–54% estão associadas a DP. Além disso, a maioria dos casos ocorre até os 2 anos de idade, período crítico do crescimento físico e desenvolvimento mental, podendo acarretar em agravos na curva pôndero-estatural, nas funções intelectuais, além do aumento da morbimortalidade por outras patologias.
Pela complexidade dos mecanismos etiopatogênicos, e talvez também pela escassez de estudos sobre a eficácia de propostas de manejo dietético, a investigação diagnóstica e o manejo dos casos de DP ainda podem ser desafiantes para o pediatra. A compreensão dos aspectos já estudados da etiopatogênese pode auxiliar no raciocínio clínico para direcionar o diagnóstico e tratamento.
ETIOLOGIA DA DIARREIA PERSISTENTE
Na DP, há evidências de enteropatia crônica com prejuízo da capacidade de recuperação da mucosa e diminuição da capacidade digestiva e absortiva, o que pode resultar em má absorção. A patogênese da DP é multifatorial e pode envolver os seguintes mecanismos (ver Tabela 1 abaixo):
- Dano persistente da mucosa por agentes específicos ou infecções sequenciais: infecções entéricas subclínicas repetidas e frequentes poderiam levar à atrofia das vilosidades, infiltração celular da lâmina própria e perda da barreira epitelial e função absortiva. Os agentes enteropatogênicos isolados na DP nem sempre são os mesmos encontrados na fase aguda da diarreia, o que sugere que infecções secundárias podem assumir um papel relevante no prolongamento da diarreia. É possível, ainda, encontrar infecção por múltiplos agentes. Os principais agentes isolados em coprocultura de crianças com DP são:
1- Bactérias: E. coli enteroagregativa, E. coli enteropatogênica, Shigella, Clostridium difficile, Campylobacter, Salmonella;
2- Vírus: rotavírus, norovírus, sapovírus, astrovírus;
3- Parasitas: Cryptosporidium (sobretudo em pacientes com HIV), Giardia, Cyclospora, Entamoeba histolytica;
- Desequilíbrio da microbiota intestinal;
- Perda da atividade da lactase com má absorção de carboidratos, com poder osmótico: a lesão infecciosa à mucosa e à borda em escova do enterócito provoca redução das enzimas da membrana entérica, com destaque às dissacaridases como a lactose. Os carboidratos não absorvidos no lúmen promovem um efeito osmótico;
- Aumento da permeabilidade da mucosa com sensibilização a antígenos alimentares: a perda da barreira mucosa favorece a passagem de proteínas alimentares intactas ou parcialmente hidrolisadas, permitindo a sensibilização e o desenvolvimento de alergia alimentar, como alergia à proteína do leite ou da soja.
- Fatores do hospedeiro (deficiência de micronutrientes ou vitaminas, desnutrição, imunodeficiência): a desnutrição está associada a uma disfunção dos mecanismos imunológicos necessários para debelar infecções e a um atraso no reparo intestinal. Isso leva a má absorção de carboidratos e a aumento da permeabilidade da mucosa, possibilitando sensibilização a alérgenos alimentares;
- Supercrescimento bacteriano (SCB): ocorre quando há colonização do intestino delgado por bactérias da microbiota colônica ou aumento do seu número. O SCB pode ser uma complicação da diarreia aguda devido à infecção recente, presença de carboidratos e ácidos graxos de cadeia curta no lúmen, alteração temporária de motilidade intestinal ou por uso prévio de antibióticos. As bactérias anaeróbias provocam desconjugação e 7α-desidroxilação de sais biliares, levando à formação de produtos lesivos à mucosa (com consequente diminuição da superfície de absorção e favorecendo penetração de macromoléculas potencialmente alergênicas), provocando secreção de água e sódio e impedindo a formação da micela mista (resultando em esteatorreia e má absorção de vitaminas lipossolúveis).
- Síndrome do intestino irritável (SII)) pós-infecciosa: definida como início agudo de novos sintomas de SII em um indivíduo que anteriormente não cumpria os critérios de ROMA para SII, imediatamente ou pouco tempo após um episódio de gastroenterite aguda caracterizada por pelo menos 2 dos seguintes fatores: febre, vômito, diarreia ou coprocultura positiva. Estima-se que ocorra após cerca de 10% dos casos de gastroenterite. Ou seja, a maioria dos casos de gastroenterite (cerca de 90%) se resolve sem problemas residuais, mas alguns indivíduos podem ter sintomas persistentes por uma combinação de elementos: fatores bacterianos, fatores genéticos, estresse psicológico, liberação de citocinas e alteração da microbiota intestinal. Para confirmar o diagnóstico, é importante diferenciá-lo de causas orgânicas, excluindo sinais de alarme como perda de peso e presença de sangue nas fezes. Os critérios de ROMA que devem ser preenchidos para o diagnóstico de SII são: dor ou desconforto abdominal (que melhoram após evacuação), mudança no hábito intestinal ou no aspecto das fezes e ausência de processo inflamatório, anatômico, neoplásico, metabólico. O prognóstico geralmente é bom, com recuperação gradual da maioria dos pacientes.
Tabela 1: Fatores relacionados à etiologia da diarreia persistente
| Fatores relacionados à etiologia da diarreia persistente |
| Dano persistente da mucosa por agentes específicos ou infecções sequenciais |
| Desequilíbrio da microbiota intestinal |
| Má absorção de carboidratos |
| Sensibilização a antígenos alimentares |
| Fatores do hospedeiro (deficiência de micronutrientes ou vitaminas, desnutrição, imunodeficiência) |
| Supercrescimento bacteriano |
| Síndrome do intestino irritável (SII)) pós-infecciosa |
DIARREIA PERSISTENTE: MANEJO
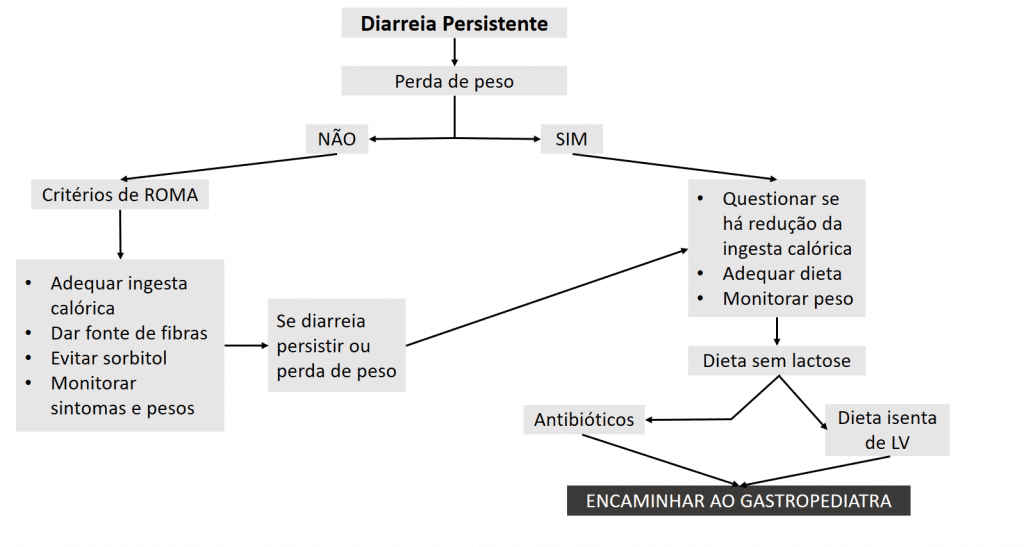
 A avaliação deve ser iniciada pela coleta de informações referentes ao paciente e à família quanto a antecedentes dietéticos, história de infecções intestinais, alergia alimentar e doenças intestinais. Ressalta-se a importância da determinação do estado nutricional (procurando identificar se há perda de peso) e do estado de hidratação.
A avaliação deve ser iniciada pela coleta de informações referentes ao paciente e à família quanto a antecedentes dietéticos, história de infecções intestinais, alergia alimentar e doenças intestinais. Ressalta-se a importância da determinação do estado nutricional (procurando identificar se há perda de peso) e do estado de hidratação.
Na ausência de perda de peso, pode-se avaliar se o paciente preenche os critérios de ROMA para SII. Se o paciente preenche critérios de SII pós-infecciosa, poderia ser considerada a possibilidade de não realizar investigação complementar e acompanhar a evolução do paciente no que diz respeito aos sintomas e, sobretudo, ao peso. Nesse caso, a dieta deve suprir a quantidade de gordura equivalente a 35–40% da ingesta calórica, deve conter fibras (pela introdução de frutas e pão integral) e não deve haver consumo de sucos ricos em sorbitol.
A maioria das crianças que apresentam perda de peso requer intervenção médica específica e acompanhamento cuidadoso. Em alguns casos, a perda de peso pode se dar simplesmente pela redução da ingesta calórica que ocorre na fase aguda da diarreia. Como investigação inicial para pacientes que estão perdendo peso, sugere-se a coprocultura, o exame protoparasitológico e a análise microscópica das fezes. A determinação do pH fecal, pesquisa de substâncias redutoras e, quando possível, a dosagem de eletrólitos fecais, além da pesquisa e dosagem de gordura nas fezes, podem ser úteis ao diagnóstico.
Investigando a má absorção de lactose
A investigação de má absorção de lactose pode ser feita através do teste oral de intolerância à lactose ou, preferencialmente, por meio do teste do hidrogênio expirado. No teste oral, o paciente ingere uma quantidade fixa de lactose e a glicemia é dosada antes e depois da ingesta. O indivíduo capaz de digerir a lactose apresenta um incremento de 20 mg/dL na glicemia. Também é possível medir o hidrogênio no ar expirado após a sobrecarga oral, pois, pela fermentação da lactose pelas bactérias colônicas, há produção de hidrogênio, que é absorvido no intestino e parcialmente eliminado pelos pulmões. O teste do hidrogênio expirado, utilizando a lactulose (que não é digerível), pode ser usado para investigar o supercrescimento bacteriano. Quando este está presente, a lactulose é metabolizada por bactérias e isso resulta anormalmente em dois períodos separados de produção de hidrogênio durante o teste: um período mais precoce, causado pela bactéria no intestino delgado, e um mais tardio causado pela bactéria no cólon.
A maioria das crianças que apresentam perda de peso requer intervenção médica específica e acompanhamento cuidadoso
Na investigação, poder-se-ia ainda solicitar screening para doença celíaca e testes cutâneos para alergia alimentar ou dieta de eliminação com desencadeamento subsequente, caso haja história familiar ou pessoal de atopia.
TRATAMENTOS
Apesar da possibilidade de auxílio ao diagnóstico com a investigação laboratorial, o tratamento empírico pode ser efetivo na maioria dos casos. A intervenção terapêutica proposta para as crianças com perda de peso inclui restringir a lactose.
Um estudo em um importante hospital em Dhaka, Bangladesh, que recebe em média 180.000 casos de diarreia ao ano e considerado referência no assunto, mostrou que metade dos pacientes internados com diarreia persistente teve resolução do quadro recebendo como tratamento a dieta de restrição de lactose. Pacientes que não apresentam melhora com a essa medida podem ser testados para alergia alimentar, com a exclusão da proteína do leite de vaca de sua dieta, com o uso de fórmulas hidrolisadas e eventualmente até fórmula de aminoácidos. Nesse momento, deve-se também considerar o tratamento de SCB com antibióticos.
Antimicrobianos e Probióticos
O tratamento antimicrobiano deve ser preferencialmente reservado para quando há evidência de infecção com base na observação clínica ou investigação laboratorial, isto é, pelo isolamento nas fezes de agentes reconhecidamente associados à DP. Porém, o tratamento empírico pode ser feito com antibióticos que cubram infecções entéricas e/ou supercrescimento bacteriano, como sulfametoxazol-trimetoprim.
Crianças com giardíase devem ser tratadas com metronidazol. A nitazoxanida tem atividade contra protozoários, nematoides, cestoides, trematoides e algumas bactérias. Pelo seu amplo espectro, pode ser uma estratégia em algumas situações para poupar tempo gasto com testes para tentar identificar a causa da diarreia.
Como terapia adjuvante, há evidências de que o uso de probióticos reduz o número de evacuações, a duração da DP e a duração da internação hospitalar. Os probióticos estudados e que demonstraram essa evidência foram o Saccharomyces boulardii e Lactobacillus spp.
A dieta da criança deve incluir alimentos localmente disponíveis e baratos. Estudos sobre alimentos culturalmente identificados por determinada população como “antidiarreicos” (como a banana verde) sugerem que pode haver um papel na recuperação dessas crianças.
Como crianças com DP podem ter comprometimento do estado nutricional e deficiência de vitaminas e micronutrientes, a reposição de zinco contribui para a resolução do dano do intestino delgado e encurta a duração da diarreia.
Indivíduos que não apresentem melhora com essas medidas deverão ter a investigação complementar aprofundada, com exames como xilosemia e dosagem de calprotectina fecal, e encaminhados para avaliação por gastroenterologista, que procederá, quando indicado, à investigação com endoscopia e biópsia.
REFERÊNCIAS
- Giannattasio A, Guarino A, Lo Vecchio A. Management of children with prolonged diarrhea. F1000Res. 2016 Feb 23;5. pii: F1000 Faculty Rev-206. doi: 10.12688/f1000research.7469.1.
- Bhutta ZA, Persistent Diarrhea in Developing Countries. Ann Nestlé 2006;64:39–47
- ANDRADE, JAB; FAGUNDES-NETO, U. Diarreia persistente: ainda um importante desafio para o pediatra. J. Pediatr. (Rio J.), Porto Alegre, v. 87,n. 3,p. 199-205, June 2011 .
- Andrade JA, Moreira C, Fagundes Neto U. Persistent diarrhea. J Pediatr (Rio J). 2000 Jul;76 Suppl 1:S119-26.
- Bhutta ZA, Ghishan F, Lindley K, Memon IA, Mittal S,Rhoads JM; Commonwealth Association of Paediatric Gastroenterology and /Nutrition. Persistent and chronic diarrhea and malabsorption: Working Group report of the second World Congress of Pediatric Gastroenterology, Hepatology, and Nutrition. J Pediatr Gastroenterol Nutr.2004 Jun;39 Suppl 2:S711-6.
- Islam SB, Ahmed T, Mahfuz M, Mostafa I, Alam MA, Saqeeb KN, Sarker SA, Chisti MJ, Alam NH The management of persistent diarrhoea at Dhaka Hospital of the International Centre for Diarrhoeal Disease and Research: a clinical chart review. Paediatr Int Child Health. 2017 May 5:1-10
- Lee YY,Annamalai C2, Rao SSC. Post-Infectious Irritable Bowel Syndrome. Curr Gastroenterol Rep. 2017 Sep 25;19(11):56
- Moore SR, Lima NL, Soares AM, et al.: Prolonged episodes of acute diarrhea reduce growth and increase risk of persistent diarrhea in children. Gastroenterology. 2010; 139(4): 1156–64.





