Celulite Orbitária (Pós-Septal): o que é, como diagnosticar e como tratar
Entenda a diferença entre a celulite orbitária e a pré-orbital e acompanhe os métodos mais modernos e eficientes de diagnóstico e tratamento.
Acelulite pós-septal possui grande importância clínica devido à sua potencial severidade e risco de causar complicações graves. Apesar de ser muito menos frequente que a celulite pré-septal (saiba mais sobre ela no link abaixo), deve-se sempre estar atento para realizar a diferenciação entre as duas. Atualize-se sobre o tema com nosso material especial a seguir.
Introdução
A celulite orbitária (pós-septal) é uma infecção que envolve o conteúdo da órbita ocular (gordura e/ou músculos oculares). A diferenciação entre celulite pré-septal (periorbitária) e orbitária (pós-septal) se dá pelo acometimento anterior, no caso da primeira, e posterior, no caso da segunda, ao septo orbitário. Tal distinção é de extrema importância, uma vez que o tratamento e as complicações das duas entidades são muito diferentes [1,2].
Anatomia da Celulite Orbitária
A órbita é uma estrutura em formato de cone, situada horizontalmente, com o seu ápice no crânio. Ela possui limites definidos pelos seios paranasais — superiormente pelo seio frontal, medialmente pelo seio etmoidal e inferiormente pelo seio maxilar. Os seios etmoidais são separados da órbita pela lâmina papirácea, uma fina camada da espessura de um papel que contém muitas perfurações para nervos e vasos sanguíneos.
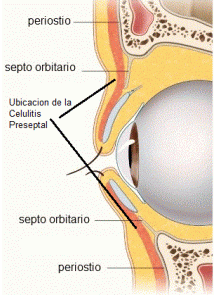
A via mais comum para infecção orbitária é por extensão dos seios etmoidais, provavelmente facilitada por essas perfurações. Igualmente aos outros ossos, a órbita é revestida pelo periósteo, que se projeta para dentro da pálpebra formando o septo orbitário [1,2,3].
O septo orbitário é uma membrana fina, composta de tecido conectivo fibroso, que se origina no periósteo da órbita e se insere nas superfícies anteriores das placas tarsais das pálpebras, formando o limite anterior do compartimento orbitário. O septo separa a pálpebra superficial das estruturas mais profundas da órbita e forma uma barreira, prevenindo, assim, que infecções e hematomas na pálpebra se estendam para a órbita. Dessa forma, possui função protetora [1,2].
Definição de Celulite Orbitária
A celulite orbitária (pós-septal) envolve o conteúdo da órbita, gordura e/ou músculos oculares, isto é, acomete a região posterior ao septo orbitário.
Já a celulite pré-septal (periorbitária) é a infecção dos tecidos moles anteriores ao septo orbitário.
Nenhuma delas envolve o globo ocular. Este texto, assim como a maioria da literatura, usará o termo celulite orbitária [1,2].
Epidemiologia
A celulite orbitária é muito mais comum em crianças pequenas do que em crianças mais velhas ou em adultos [1]. Em estudo retrospectivo, a idade média de acometimento foi de 6,8 anos, variando de 1 semana até 16 anos [4].
Há uma elevação no número de casos de celulite orbitaria no inverno, devido ao aumento na incidência de sinusite com o clima mais frio [4].
Em crianças, a celulite orbitária é duas vezes mais frequente em meninos que em meninas. Já nos adultos, não há diferença na freqüência [2,4].
Veja também
Celulite Pré-Septal (Periorbitária): o que é, como diagnosticar e como tratar
Etiopatogenia
A celulite orbitária pode ocorrer por três mecanismos distintos [2]:
- Extensão de uma infecção adjacente, como nos seios paranasais ou em outras estruturas periorbitárias (face, globo ocular ou saco lacrimal);
- Inoculação bacteriana direta da órbita por trauma ou cirurgia;
- Disseminação bacteriana via hematogênica.
A celulite orbitária decorre mais frequentemente de uma complicação da rinossinusite bacteriana. Apesar de ser um desfecho incomum das rinossinusites, em 86–98% dos casos de celulite orbitária coexiste rinossinusite [1]. No geral, o seio da face mais comumente afetado é o etmoidal, pois é separado da órbita pela lâmina papirácea, uma estrutura fina e com muitas fenestrações [2]. Os organismos penetram na órbita através dos ossos finos das paredes da órbita, dos canais venosos, forames e deiscências e podem originar abscessos. Isso pode resultar em elevação da pressão intraorbitária, levando à proptose, oftalmoplegia e quemose [2].
Apesar da proteção do septo orbitário, em alguns casos, a celulite pré-septal pode se disseminar posteriormente ao septo, formando abscessos subperiosteais e orbitários. A infecção orbitária pode se espalhar posteriormente e causar trombose do seio cavernoso ou meningite [2]. Mais raramente, dacriocistite, infecção dentária, da orelha média ou face também podem originar a celulite orbitária [1,2].
A celulite orbitária decorre mais frequentemente de uma complicação da rinossinusite bacteriana
Trauma e cirurgias oculares ou orbitárias podem lesar o septo orbitário e predispor à entrada de bactérias, ocasionando celulite orbitária, geralmente dentro de 48–72 horas após a lesão [2]. Procedimentos como descompressão orbitária, dacriocistorrinostomia, cirurgia de pálpebra, cirurgia para estrabismo, cirurgia retiniana, dentre outras, já foram descritas como causas de celulite orbitária [1,2].
A drenagem venosa do terço médio da face, incluindo os seios paranasais, ocorre principalmente através das veias orbitárias, as quais não possuem válvulas, permitindo a passagem da infecção anterógrada e retrógrada [2].
Etiologia da celulite orbitária
A identificação dos agentes causadores da celulite orbitária é difícil.
Cultura só é obtida nos casos de intervenção cirúrgica para drenagem de abscessos. Cultura de secreção dos seios da face obtida durante cirurgia pode ser usada para guiar a terapia antimicrobiana, mas pode não refletir com precisão o(s) patógeno(s) responsáveis. As hemoculturas são positivas em 0–33% dos casos em crianças e raramente positivas nos adultos.
Os patógenos mais comumente identificados na celulite orbitária são:
- Staphylococcus aureus;
- Streptococcus pyogenes (beta–hemolítico);
- Streptococcus pneumoniae (alfa-hemolítico);
- Haemophilus influenzae [1,2,3,4].
Outros agentes menos comuns:
- Staphylococcus epidermidis;
- Streptococcus milleri;
- Bacteroides spp;
- Peptostreptococcus spp;
- Moraxella catarrhalis;
- Pseudomonas spp;
- Klebsiella spp;
- Eikenella spp;
- Enterococcus spp [2,4].
Infecção polimicrobiana envolvendo bactérias aeróbias e anaeróbias foi descrita em infecções originárias de foco odontogênico [1,4]. Nos EUA, tanto o S. pneumoniae como o H. influenzae tipo B têm diminuído sua incidência após a vacinação [4]. O H. influenzae não tipável, no entanto, continua sendo uma importante causa de complicações orbitárias de sinusite bacteriana aguda [1]. Em um estudo de 94 crianças internadas em um hospital pediátrico de atendimento terciário com celulite orbitária, realizado entre 2004 e 2009, o Streptococcus anginosus (anteriormente S. milleri ) foi o patógeno mais comumente identificado (15%), mas esse dado destoa de outros artigos [1].
Embora as bactérias sejam a causa mais comum de celulite orbitaria, os fungos, especialmente as espécies Mucor e Aspergillus spp, também podem causar infecções orbitárias invasivas nos pacientes com imunodeficiência [1,2].
Manifestações Clínicas
É sempre importante a distinção entre a celulite orbitária e pré-septal (periorbitária).
O achado de proptose, oftalmoplegia ou alteração visual que ocorre devido à inflamação dos músculos extraoculares e do tecido adiposo orbitário ocorre somente na celulite orbitária [1,2,4].
A dor ocular, quemose (inchaço conjuntival) e alterações palpebrais, como eritema e edema, podem estar presentes nos dois tipos de celulite, porém na celulite orbitária o eritema pode estar ausente e a quemose é mais frequente [1].
Febre, sinais sistêmicos e um grau variado de toxemia pode ocorrer [4]. É importante buscar lesões decorrentes de trauma, cirurgias ou infecções na face/orofaringe ou outros locais do corpo, além de verificar história e sinais de sinusite ou infecção de via aérea superior [2].
Diagnóstico da celulite orbitária
O diagnóstico de celulite orbitária deve ser pensado quando o paciente apresentar um ou mais das seguintes alterações (além do edema palpebral com ou sem eritema e febre):
- Oftalmoplegia;
- Dor à movimentação ocular;
- Déficit visual;
- Alteração pupilar e/ou proptose [1,2,3,4,5].
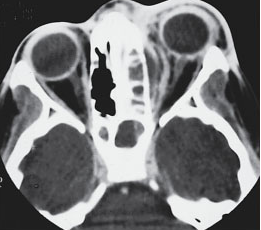
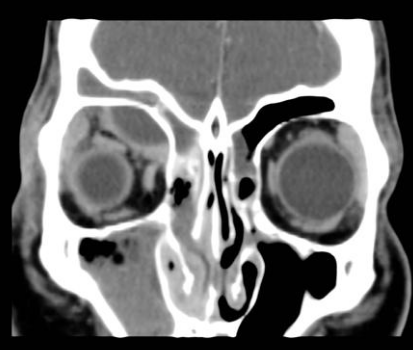
Para confirmação do diagnóstico e avaliação de suas complicações (abscesso subperiosteal, abscesso orbital, perda visual e extensão intracraniana) está indicada a realização de exame de imagem: a tomografia computadorizada (TC) com contraste ou ressonância magnética (RM). Não há estudos controlados comparando estas modalidades diagnósticas; assim, a escolha é geralmente baseada na disponibilidade do teste e na experiência clínica dos médicos [1].
Na suspeita de trombose do seio cavernoso, deve ser realizada venografia:
- Venografia por ressonância magnética (RM) ou
- Venografia por TC [1].
Alguns guidelines, pela preocupação com a exposição à radiação na criança, estabelecem critérios para realização de tomografia, mas a imensa maioria dos pacientes necessita realizar um exame de imagem complementar para estabelecer o diagnóstico da doença e avaliar possíveis complicações.
No exame de imagem encontramos inflamação dos músculos extraoculares, envolvimento da gordura e o deslocamento anterior do globo ocular [1,2,4]. A TC pode mostrar somente alterações discretas e quase sempre encontram-se evidências de rinossinusite, mais comumente sinusite etmoidal, sendo a alteração inflamatória na órbita mais intensa e frequente na região adjacente a esse seio. Podem ser encontrados abscessos subperiosteais e abscessos orbitais, que aparecem como coleções de baixa densidade na tomografia computadorizada.
É importante a avaliação do oftalmologista e, nos casos com rinossinusite, de um otorrinolaringologista [1].
Apesar da baixa positividade, é sugerida a coleta de hemoculturas antes do início da antibioticoterapia [1]. Se for realizada cirurgia, o material obtido deve ser encaminhado para cultura, para realização de bacterioscopia por coloração de Gram. Em pacientes com fatores de risco para etiologia fúngica e/ou micobactérias, o material deve ser cultivado em meios especiais, assim como devem-se realizar colorações específicas para esses agentes [1,2,4]. Nos pacientes com rinossinusite bacteriana aguda concomitante e que realizaram exame endoscópio por otorrinolaringologista, amostras de secreção sinusal purulenta também devem ser enviadas para cultura.
Tratamento
Antibioticoterapia
A maioria dos casos de celulite orbitária não complicada pode ser tratada apenas com antibioticoterapia, mas mesmo nesses casos o acompanhamento deve ser feito em conjunto com o oftalmologista e otorrinolaringologista [1,4]. Em alguns casos, será necessária intervenção cirúrgica.
Pacientes com celulite orbitária que apresentem edema palpebral, diplopia, redução da acuidade visual, alteração do reflexo fotomotor, proptose ou oftalmoplegia devem ser internados. Maior atenção deve ser dada aos casos com toxemia ou sinais de acometimento do sistema nervoso central, como letargia, vômitos, cefaleia, convulsão ou alteração de nervos cranianos. Da mesma forma, casos que não permitem realizar o exame ocular e, assim, não possuem definição diagnóstica, deverão ser internados até que o diagnóstico de celulite orbitária seja firmado ou descartado.
Os esquemas terapêuticos são empíricos, de forma endovenosa, e devem cobrir os agentes responsáveis mais comuns, já que em grande parte dos casos não são obtidas amostras para cultura ou essas são negativas [1,2,4].
Existe na literatura grande variedade de esquemas antibióticos sugeridos, mas cada localidade do mundo tem uma sensibilidade diferente dos agentes etiológicos aos antibióticos. Assim, o esquema deve ser adequado ao padrão de sensibilidade de cada região. O tratamento imediato é importante, dado que a intervenção tardia pode levar à perda da visão e/ou a outras complicações graves [1].
O esquema antibiótico inicial deve ser de amplo espectro, de forma endovenosa, visando a cobrir S. aureus, S. pneumoniae e outros estreptococos, além das bactérias responsáveis pela sinusite [1,2,4]. O esquema sugerido em localidades com alta prevalência de S. aureus sensível à meticilina é cefalosporina de 2ª ou 3ª geração (Cefotaxima ou Ceftriaxona), associada à Oxacilina ou Clindamicina (se não houver extensão da infecção para o sistema nervoso central).
Oxacilina ou Naficilina (em crianças: 100 a 200 mg/kg/dia IV a cada 6 horas; dose máxima diária: 12 g; em adultos: 2 g IV a cada 4 horas)
ou
Clindamicina (nos casos sem extensão da infecção para o sistema nervoso central) 40 mg/kg/dia divididos a cada 6 a 8 horas; dose máxima diária: 2.700 mg/dia)
ASSOCIADA A
Cefotaxima (em crianças: 150 a 200 mg/kg/dia IV a cada 8 horas; dose máxima diária: 12 g; em adultos: 2 g IV a cada 4 horas [1])
ou
Ceftriaxona (em crianças: 50 mg/kg/dose IV uma ou duas vezes por dia [a dose mais elevada deve ser usada se houver suspeita de extensão intracraniana]; dose máxima diária: 4 g/dia; em adultos: 2 g IV a cada 24 horas [2 g IV a cada 12 horas se houver suspeita de extensão intracraniana] [1]).
Obs. 1: em locais com elevada prevalência de S. aureus resistente à Meticilina (MRSA), a droga antiestafilocócica utilizada deve ser a Vancomicina (em crianças: 40 a 60 mg/kg/dia IV a cada 6 ou 8 horas; dose máxima diária: 4 g; em adultos: 15 a 20 mg/kg/dia IV cada 8 a 12 horas, com um máximo de 2 g para cada dose; a dose apropriada em adultos requer a medição de uma concentração mínima de Vancomicina) [1].
Obs. 2: em casos em que haja envolvimento intracraniano, celulite orbitária originária de sinusite crônica ou fonte odontogênica, deve ser acrescentada cobertura para anaeróbios com Metronidazol (em crianças: 30 mg/kg/dia IV ou VO a cada 8 horas; em adultos: 500 mg IV ou VO a cada 8 horas) [1].
Obs. 3: Clindamicina, Ampicilina+Sulbactam e Piperacilina+Tazobactam têm boa atividade contra os patógenos envolvidos na celulite orbitária. Porém, devido à preocupação com a penetração no sistema nervoso central (SNC) no caso de extensão intracraniana, o UpToDate não recomenda que sejam utilizados como terapia inicial [1].
Se um patógeno é isolado nas culturas de sangue ou aspirados orbitais ou subperiosteais, ou cultura dos seios obtidas por cirurgia endoscópica, o tratamento deve ser baseado nos resultados. Como essas infecções podem ser polimicrobianas, a terapia de amplo espectro é geralmente continuada até que os dados da cultura para anaeróbios estejam disponíveis, geralmente por aproximadamente cinco dias após a coleta [1].
A transição do antibiótico para via oral pode ser realizada quando houver melhora clínica. Quando há suspeita de extensão intracraniana, o esquema também deve incluir cobertura para anaeróbios. O tratamento imediato é importante porque a intervenção tardia pode levar à perda da visão e/ou outras complicações graves [1].
Em crianças geralmente ocorre melhora após 24 a 48 horas do início da antibioticoterapia apropriada. Se isso não ocorrer, deve-se repetir o exame de imagem para procurar abscesso ou outra indicação de cirurgia, sendo desta forma obrigatória nova avaliação do oftalmologista e otorrinolaringologista. A necessidade de intervenção cirúrgica é mais frequente nos adultos [1,2,4].
Nos casos não complicados e nos quais houve boa resposta clínica (afebril e com melhora importante das alterações palpebrais e orbitais), a antibioticoterapia pode ser trocada para via oral. Caso haja o crescimento de algum agente nas culturas, o antibiótico deve ser baseado no antibiograma, do contrário deve ser empírico com cobertura dos agentes etiológicos mais frequentes. As opções de antibioticoterapia VO nos casos sem etiologia definida são: Clindamicina, Sultametoxazol+Trimetoprim ou Cefalexina, associando-se qualquer uma dessas drogas a Amoxicilina+Clavulonato, Amoxicilina, Cefpodoxime ou Cefdinir [1].
Em paciente com celulite orbitária não complicada, a antibioticoterapia deve ser continuada até que todos os sinais de celulite orbitária tenham se resolvido, e por um total de pelo menos 2–3 semanas. Um período mais longo (>4 semanas) é recomendado para pacientes com sinusite etmoidal grave e destruição óssea do seio [1].
Cirurgia
Nos pacientes com pouca resposta ao tratamento antibiótico (piora da acuidade visual ou alterações pupilares), a biópsia cirúrgica é indicada para tentar identificar patógenos não cobertos pelo regime empírico e para descartar causas não infecciosas de inflamação orbitária [1,2,4].
A drenagem cirúrgica é indicada nos seguintes casos:
- Alguns abscessos identificados radiologicamente, especialmente se forem grandes (>10 mm de diâmetro);
- Pacientes que não respondem prontamente ao tratamento antibiótico;
- Quadros que ameaçam a visão.
Em alguns casos, a drenagem dos seios afetados também é necessária para controlar a infecção.
O resultado da cultura e antibiograma das amostras obtidas na cirurgia podem ser usados para adequar a terapia [1].
Diagnóstico Diferencial


Está gostando desse texto?
Cadastre-se gratuitamente no PortalPed para ler o restante da matéria!