Febre Amarela – uma Breve Revisão e Situação Atual no Brasil. Saiba Quando Suspeitar e o que Fazer.
O Brasil é um país tropical onde existem mosquitos que são transmissores de arboviroses. Principalmente no período chuvoso, há aumento do número desses transmissores, o que pode ocasionar surtos ou epidemias dessas doenças. Dentre as arboviroses, recentemente a febre amarela ganhou destaque, pois a incidência vem aumentando em algumas cidades do país. Você conhece o quadro clínico, exames diagnósticos, tratamento e indicação de vacinação ?
Etiologia
O agente etiológico é o vírus da febre amarela, que é um arbovírus da família Flaviviridae e do gênero Flavivírus.
Aspecto Gerais
Arbovirose endêmica em alguns locais da América do Sul e da África, é uma doença de notificação compulsória. A definição de caso suspeito é (para fins de vigilância):
“Indivíduo com quadro febril agudo (até 7 dias), de início súbito, acompanhado de icterícia e/ou manifestações hemorrágicas, residente ou procedente de área de risco para febre amarela ou de locais com ocorrência de epizootias em primatas não humanos ou isolamento de vírus em vetores nos últimos 15 dias, não vacinado contra febre amarela ou com estado vacinal ignorado” [1]
Até a data deste post (24 de janeiro de 2017), o Ministério da Saúde confirmou 438 casos suspeitos. Desses, 364 permanecem em investigação, 70 foram confirmados e quatro descartados. Ocorreram 89 mortes notificadas, sendo que 40 foram confirmadas e 49 permanecem em investigação. Os casos foram registrados em Minas Gerais, Espírito Santo, Bahia, São Paulo e Distrito Federal [2].
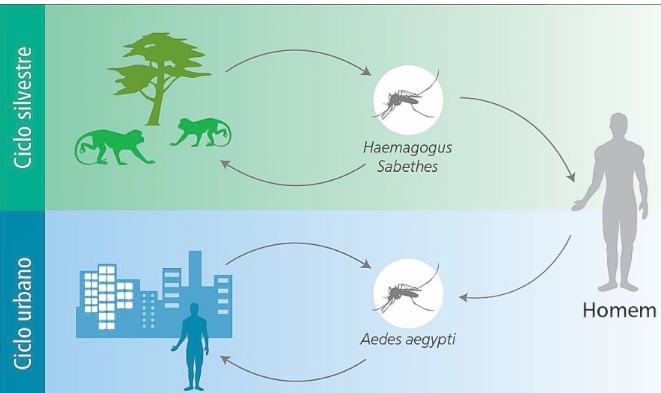
Dependendo do local de ocorrência, tanto dos transmissores quanto dos hospedeiros, podemos classificá-la epidemiologicamente em urbana ou silvestre [3,4]. Na forma urbana o homem é o único hospedeiro e a transmissão se dá através do mosquito Aedes aegypti (o mesmo da dengue). Já na silvestre, em áreas florestais, os primatas são os principais hospedeiros e o mosquitos transmissores são o Haemagogus e o Sabethes [3,5,6]. Até a data da publicação deste post o Brasil tem um surto da forma silvestre da doença.
A mortalidade global da febre amarela situa-se entre 5–10%, percentual elevado quando comparado a outras viroses, inclusive a dengue. No Brasil a letalidade dos casos graves revelou-se ainda maior, oscilando entre 40%–60% [4].
Fisiopatologia
Após a picada do mosquito infectado, o vírus se replica nos linfonodos locais, células dendríticas, musculares e fibroblastos. A multiplicação viral culmina com a viremia, provocando a disseminação viral pelo organismo. O vírus atinge, desta forma, fígado, baço, rins, coração e linfonodos, sendo o fígado o órgão mais acometido [4]. A lesão dos hepatócitos é caracterizada por degeneração eosinofílica, que pode levar ao aumento de volume do fígado, hemorragias subcapsulares e do parênquima hepático, degeneração gordurosa e necrose por coagulação dos hepatócitos em zona média dos lóbulos hepáticos [3,UpToDate atualização 1 dez 2016]. Nos rins podem ocorrer lesões gordurosas com necrose tubular e síndrome nefrítica, devido ao acúmulo de material proteico nos túbulos contornados proximais. No coração, infiltração gordurosa no miocárdio, envolvendo fibras musculares e até mesmo o nó sinoatrial e o feixe de His [3]. A diátese hemorrágica é consequência da diminuição da síntese de fatores de coagulação dependentes da vitamina K pelo fígado, que culminará com coagulação intravascular disseminada e disfunção plaquetária. Os casos graves podem evoluir com choque e falência de múltiplos órgãos e sistemas [3,UpToDate atualização 1 dez 2016].
Quadro Clínico
O período de incubação no homem varia de 3 a 6 dias. A viremia se inicia 24–48 horas antes do aparecimento dos sintomas e dura até 3 a 5 dias após o início da doença. É nesse período que o homem pode infectar os mosquitos transmissores. Nos casos que evoluem para a cura, a infecção confere imunidade duradoura [7].
A febre amarela é caracterizada por disfunção hepática, insuficiência renal, coagulopatia, e choque [UpToDate atualização 1 dez 2016]. A doença pode manisfestar-se, de acordo com a intensidade dos sintomas, em três formas: leve, moderada e grave.
- Forma leve ou oligossintomática – febre, cefaleia e fraqueza com resolução em poucos dias. Ocorre geralmente em crianças e adultos que têm anticorpos adquiridos [4,8]. Nestes casos há resolução dos sintomas em 48 horas [9].
- Forma moderada – início súbito de febre, icterícia (pouco intensa), cefaleia, mialgia, artralgia, fraqueza, náuseas e vômitos. Dura pouco dias. Ocorre devido à presença de imunidade a outros flavivírus [3].
- Forma grave – apresenta o quadro clínico febril bifásico típico, com um período inicial prodrômico (infecção), uma fase de remissão e um período toxêmico [3,7,UpToDate atualização 1 dez 2016]. O período prodrômico dura cerca de 3 dias. Nele, o paciente apresenta início súbito de sintomas inespecíficos, como febre elevada, calafrios, cefaleia, lombalgia, mialgias, prostração, dor abdominal, náuseas e vômitos. Sucedendo esse período, dá-se geralmente o declínio da febre e a melhora dos sintomas, o que pode durar poucas horas até dois dias [3,7]. O período toxêmico inicia-se então com o reaparecimento da febre, acompanhada de diarreia e vômitos, que podem ter aspecto de borra de café. Os pacientes podem evoluir com insuficiência hepatorrenal, caracterizada por icterícia, oligúria ou anúria e albuminúria, acompanhada de manifestações hemorrágicas: gengivorragia, epistaxe, hematêmese, melena, hematúria e/ou sangramentos em locais de punção venosa. Comprometimento do sensório, prostração intensa com evolução para coma e morte ocorrem nos casos mais graves. Podemos encontrar o sinal de Faget (dissociação pulso-temperatura), que é a diminuição da frequência de pulso (bradicardia) apesar da temperatura elevada (geralmente acompanhada de taquicardia) [3,7].

Diagnóstico Diferencial
As formas leve e moderada apresentam manifestações semelhantes a doenças infecciosas do sistema respiratório e digestivo, destacando-se, entre elas, as diarreias virais e a gripe.
A forma grave deve ser diferenciada da febre maculosa, leptospirose, dengue hemorrágica, hepatites virais, malária e outras febre hemorrágicas virais.
Diagnóstico
O diagnóstico baseia-se na anamnese, exame físico, estado vacinal e história epidemiológica. Exames laboratoriais de rotina podem apresentar alterações inespecíficas, conforme explicitado abaixo. A confirmação é feita com o isolamento do vírus, a detecção de antígenos ou do genoma viral em amostras de sangue ou tecidos, e por sorologia. Outra forma de diagnóstico é o estudo anatomopatológico de biópsia de órgãos acometidos post mortem.
Exames Inespecíficos
- Hemograma: leucopenia nos primeiros 7 dias com neutropenia relativa e linfocitose, além de plaquetopenia.
- Coagulograma: pode ocorrer alargamento.
- Provas de atividade inflamatória: mostram-se aumentadas na segunda semana.
- Elevação das bilirrubinas, com predomínio da fração direta.
- Elevação das enzimas hepáticas, geralmente com maior aumento da AST (aspartato aminotransferase) em relação à ALT (alanino aminotransferase), provavelmente pelo efeito citopático do vírus no miocárdio e músculos esqueléticos [4]. Após 48 a 72 horas do início da doença, as transaminases começam a aumentar, antes mesmo da icterícia. Nesta fase inicial a intensidade da alteração das transaminases pode prever a gravidade de disfunção hepática em fase mais tardia da doença [10].
- Elevação da fosfatase alcalina e da gama glutamiltransferase.
- Elevação da ureia e creatinina.
*Geralmente todas essas alterações só são encontradas na forma grave.
Exames Específicos
O diagnóstico depende da realização de exames de sangue, com a pesquisa de anticorpos contra o flavivírus ou o isolamento desse agente em uma cultura apropriada para seu crescimento, ou ainda de exames moleculares que investigam a presença do microrganismo no material biológico por análise de DNA.
O isolamento viral em cultura pode ser realizado nos primeiros 5 dias após início da febre. Devem ser enviadas amostras de sangue, derivados ou tecidos para a detecção através das técnicas de Reação em Cadeia de Polimerase (PCR), Imunofluorescência ou Imuno-histoquímica [11].
Testes de diagnóstico rápido
- PCR para a detecção do genoma viral no sangue ou em tecidos, realizado em até 10 dias do início dos sintomas [World Health Organization]
- Determinação de anticorpos IgM (Mac-Elisa) [11, UpToDate atualização 1 dez 2016].
O ensaio imunoenzimático para captura de anticorpos IgM (Mac-Elisa) requer somente uma amostra de soro e, assim, na maioria dos casos, permite realizar o diagnóstico presuntivo de infecção recente ou ativa [11]. A sorologia começa a positivar a partir do quarto dia da doença e, por isso, uma segunda amostra deve ser colhida, principalmente se a técnica utilizada para detecção não for Mac-Elisa e se a amostra for colhida precocemente. Outras técnicas (Inibição de Hemaglutinação; Teste de Neutralização e Fixação de Complemento) são utilizadas no diagnóstico sorológico (IgG), porém requerem amostras pareadas, considerando-se positivos os resultados que apresentarem aumento dos títulos de anticorpos de, no mínimo, quatro vezes entre a amostra colhida no início da fase aguda e a da convalescença (intervalo entre as colheitas de 14 a 21 dias) [11, CDC,].
*A persistência de anticorpos após vacinação para febre amarela pode complicar a interpretação dos resultados de IgM [12]. Outros flavivírus podem apresentar reações cruzadas com o vírus da febre amarela, o que dificultaria o seu diagnóstico sorológico [3]. O teste de neutralização é mais específico, mas requer um laboratório especializado.
Caso Confirmado
Critério clínico laboratorial – todo caso suspeito que apresente pelo menos uma das seguintes condições:
- isolamento do vírus da febre amarela;
- detecção de anticorpos do tipo IgM pela técnica de Mac-Elisa em indivíduos não vacinados ou aumento de quatro vezes ou mais nos títulos de anticorpos do tipo IgG pela técnica de Inibição da Hemaglutinação (IH) ou IgG-Elisa;
- achados histopatológicos compatíveis;
- detecção de genoma viral.
Também será considerado caso confirmado o indivíduo assintomático ou oligossintomático originado de busca ativa que não tenha sido vacinado e que apresente sorologia (MAC-Elisa) positiva para febre amarela [11, 13].
Critério clínico-epidemiológico – todo caso suspeito de febre amarela que evoluiu para óbito em menos de 10 dias sem confirmação laboratorial, no início ou curso de surto ou epidemia, em que outros casos já tenham sido comprovados laboratorialmente [11,13].
Caso Descartado
Caso suspeito com diagnóstico laboratorial negativo, desde que se comprove que as amostras foram coletadas e transportadas adequadamente; ou caso suspeito com diagnóstico confirmado de outra doença [11,13].
Tratamento
Ainda não existe um tratamento específico para a febre amarela. Atualmente, o tratamento é baseado em cuidados de suporte, e inclui hidratação e utilização de analgésicos, antitérmicos e antieméticos. Preconiza-se utilizar como analgésico e/ou antitérmico a dipirona ou o paracetamol, evitando medicamentos que podem provocar hemorragias (salicilatos e outros anti-inflamatórios). Nos quadro mais graves que necessitem de internação, atentar-se para a manutenção da nutrição; a prevenção da hipoglicemia; a correção da desidratação; o tratamento da hipotensão e/ou choque, com reposição de líquidos e/ou uso de drogas vasoativas; a suplementação de oxigênio; a correção dos distúrbios da coagulação nos casos com sangramento ativo; e diálise em casos de insuficiência renal [3,11, UpToDate atualização 1 dez 2016]
Prevenção
Vacina
A vacina contendo vírus vivo atenuado, com a cepa 17-DD, tem eficácia acima de 95% e é relativamente segura. A imunização inicia-se no décimo dia após a aplicação e persiste por 10 anos ou mais.
As contraindicações para o uso são: hipersensibilidade ao ovo de galinha, idade inferior a seis meses, gestação (exceto em situações de emergência epidemiológica), doença infecciosa aguda febril (acima de 38,5 °C) e imunodepressão [14].
As indicações segundo Ministério da Saúde estão no quadro abaixo:

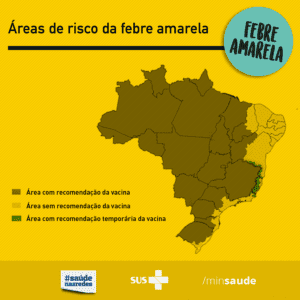
Lista de cidades com indicação de vacinação em janeiro de 2017 – Clique aqui
Lembramos que, como dissemos anteriormente, estamos no meio de um surto da doença em algumas áreas do país. Assim, a situação epidemiológica está se modificando continuamente. Devemos ficar atentos e lembrar que as orientações sobre vacinação estão sujeitas a modificações, de acordo com essas mudanças. Por enquanto, a vacina só está recomendada conforme as orientações do quadro acima para os moradores das regiões escuras do mapa, ou para aqueles que irão viajar para tais regiões. Continue acompanhando o PortalPed para saber todas as atualizações sobre esse assunto.
Links das publicações realizadas posteriormente a este Post com informações relevantes:
Febre Amarela- Ministério da Saúde
Febre Amarela – Sociedade Brasileira de infectologia
Manejo Clínico da Febre Amarela / MG
Contribua, ajude-nos a compartilhar o conhecimento!


