Microbiota Intestinal e Obesidade Infantil — Há Influência?
Como funciona a microbiota intestinal e qual a relação entre esses microrganismos e a manutenção do peso das crianças?
O principal motivo para que a obesidade infantil ocorra é um desequilíbrio entre ingestão alimentar e gasto energético, resultando em acúmulo de gordura corporal, o que leva a prejuízos na saúde. Contudo, cada vez mais se tem falado sobre a influência da microbiota intestinal na obesidade. Tratamos, a seguir, dos aspectos dessa influência e do que a Ciência nos informa sobre o assunto.
O trato gastrointestinal possui duas grandes funções: absortiva e protetiva. Para tanto, ativa diversos mecanismos endócrinos, parácrinos, neurais e imunes.
Sabe-se que a microbiota intestinal…
- fornece vitaminas essenciais ao hospedeiro,
- é importante para o desenvolvimento de um sistema imune efetivo,
- protege contra patógenos,
- possui papel fundamental na digestão de macronutrientes.
Diversos estudos demonstraram que há uma complexa interligação entre a microbiota, a dieta e o hospedeiro, com evidências sugerindo, inclusive, relações entre microbiota e comportamento, como consumo alimentar e ansiedade. Vamos rever, a seguir, alguns conceitos básicos sobre ela e atualizações sobre sua influência no controle do peso.
A MICROBIOTA INTESTINAL E A DIETA
Cada região do trato gastrointestinal contém uma população diferente de micróbios que é influenciada pela dieta.
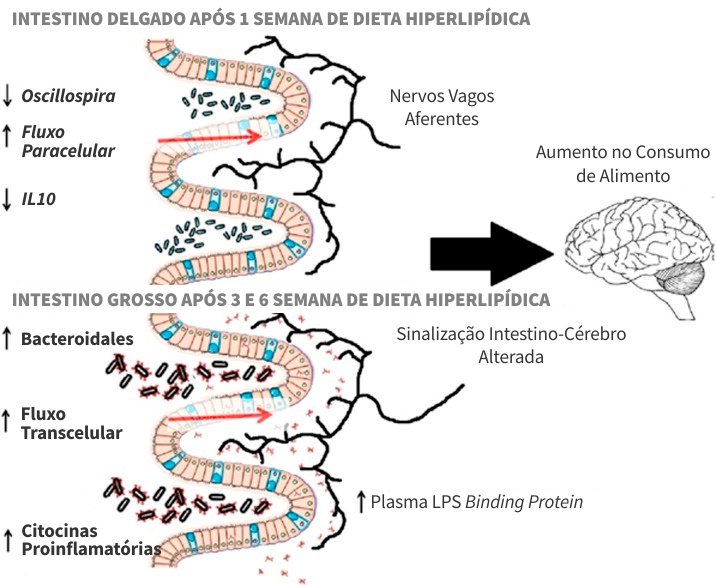
Normalmente, a diversidade bacteriana aumenta ao longo de todo o trato gastrointestinal. No entanto, indivíduos com dieta rica em gordura apresentam uma diminuição da abundância do gênero bacteriano no intestino delgado, enquanto que no intestino grosso ocorre o inverso.
BARREIRA INTESTINAL — RELAÇÃO COM A OBESIDADE?
A barreira intestinal é um sistema imunológico e de barreira física altamente regulado e sensível a estímulos internos e externos, como hormônios e nutrientes. A barreira imunológica consiste na liberação de peptídeos antimicrobianos produzidos pelas células de Paneth, células imunes presentes na lâmina própria, placas de Peyer e células dendríticas. A barreira física consiste em células epiteliais conectadas via junções de oclusão (“tight junctions”) e uma camada de muco produzida pelas células caliciformes, que mantém a maioria do conteúdo luminal longe das células epiteliais.
Com o aumento da gordura luminal por meio da dieta rica em gordura, parece haver uma disbiose que leva ao aumento de bactérias gram-negativas ou a uma função de barreira diminuída, ocasionando aumento do transporte de macromoléculas através da via transcelular.
Moléculas pequenas, menores de 3,6 Å, são capazes de atravessar a barreira intestinal pela via paracelular, através de poros entre as junções de oclusão. No entanto, quando essas junções estão prejudicadas, moléculas maiores que 7,5 Å também podem atravessar via paracelular.
Moléculas grandes atravessam a barreira intestinal via transcelular por endocitose ou através de células imunes e células caliciformes.
Os mecanismos pelos quais componentes bacterianos, lipopolissacárides e peptideoglicanos atravessam o epitélio intestinal na obesidade ainda são desconhecidos.
Estudo realizado por Hamilton et al. (2016) demonstrou que o fluxo paracelular no intestino delgado aumenta após uma semana de uma dieta rica em gordura, porém o fluxo transcelular permanece inalterado. Contudo, a resposta do intestino grosso à mesma dieta rica em gordura foi diferente, não ocorrendo mudanças nos fluxos paracelular e transcelular após 1 semana do início dessa dieta, mas com aumento significativo do fluxo transcelular após 3 e 6 semanas.
A relação de causa e efeito entre a diminuição de função de barreira e a infamação intestinal, porém, ainda é desconhecida.
Células enteroendócrinas constituem menos de 1% das células epiteliais na mucosa intestinal. Ainda assim, produzem mais de 30 tipos diferentes de hormônios peptídicos, cruciais para regular a função intestinal. Nutrientes irão ativar as células enteroendócrinas causando a liberação de hormônios peptídicos, que por sua vez atuarão de maneira humoral ou parácrina.
Outro meio de comunicação entre as células enteroendócrinas e a microbiota talvez seja através de receptores de gosto amargo, que são expressos de forma diferente nas células enteroendócrinas após a dieta rica em gordura.
A microbiota e a dieta podem interagir com muitos receptores, incluindo receptores tipo Toll ou pregnano X, podendo ter influência na barreira intestinal.
MANIPULANDO A MICROBIOTA

Prebióticos (fibras que aumentam o crescimento de bactérias benéficas) podem ser uma maneira vantajosa para manipular a microbiota intestinal, eliminando a questão dos probióticos. Em uma metanálise sobre obesidade humana, o aumento da ingestão de fibras na população obesa levou à diminuição da inflamação.
Evidências recentes demostraram que a administração de oligofrutose aumenta o número de células caliciformes e a camada de muco, bem como bactérias associadas ao muco.
Portanto, há evidências de um efeito benéfico de prebióticos e probióticos na mudança da microbiota intestinal, melhorando a função da barreira intestinal e reduzindo o peso corporal. Contudo, estudos em humanos usando inulina e oligofrutose não alcançaram sucesso na perda de peso, ao contrário do que foi visto em modelos de roedores.
CONCLUINDO…
O eixo microbiota-intestino-cérebro está idealmente preparado para nos ajudar a compreender as mudanças fisiológicas observadas na obesidade. Muitos questionamentos ainda permanecem sem respostas, como a complexa relação entre microbiota-hospedeiro, a causa da disbiose dessa microbiota, a diminuição da função de barreira intestinal e a inflamação intestinal.
Portanto, a relação entre obesidade, dieta e microbiota em humanos parece existir, de fato. Todavia, a relação de causalidade ainda está sendo estudada. Muitas descobertas ainda estão por vir.
REFERÊNCIAS BIBLIOGRÁFICAS
- Hamilton MK, Raybould HE. Bugs, guts and brains, and the regulation of food intake and body weight. Int J Obes Suppl. dezembro de 2016;6(Suppl 1):S8–14.
- Sanz Y, Moya-Perez A. Microbiota, inflammation and obesity. Adv Exp Med Biol. 2014; 817: 291–317.